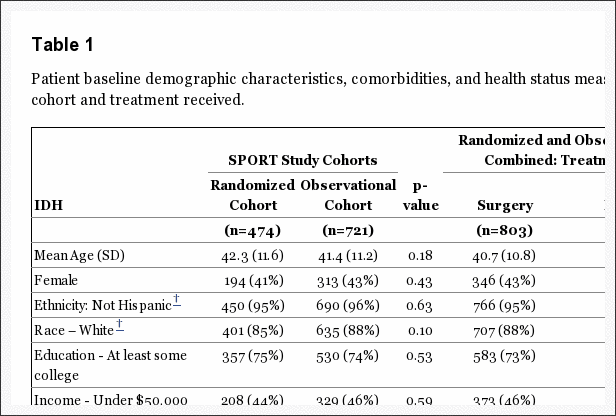
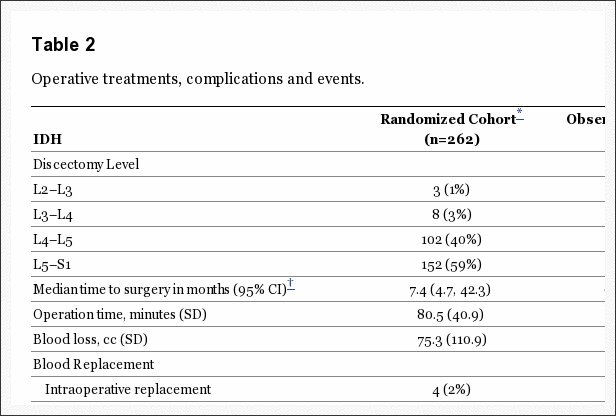
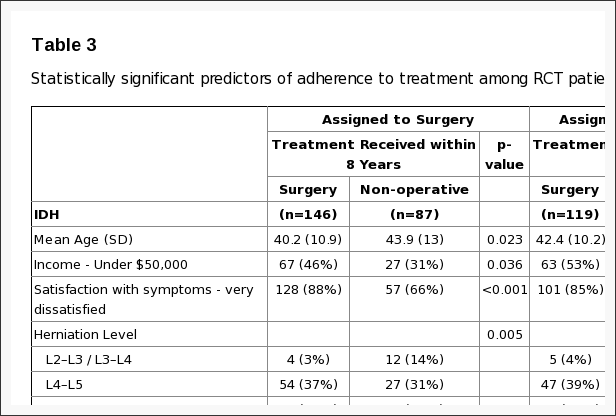
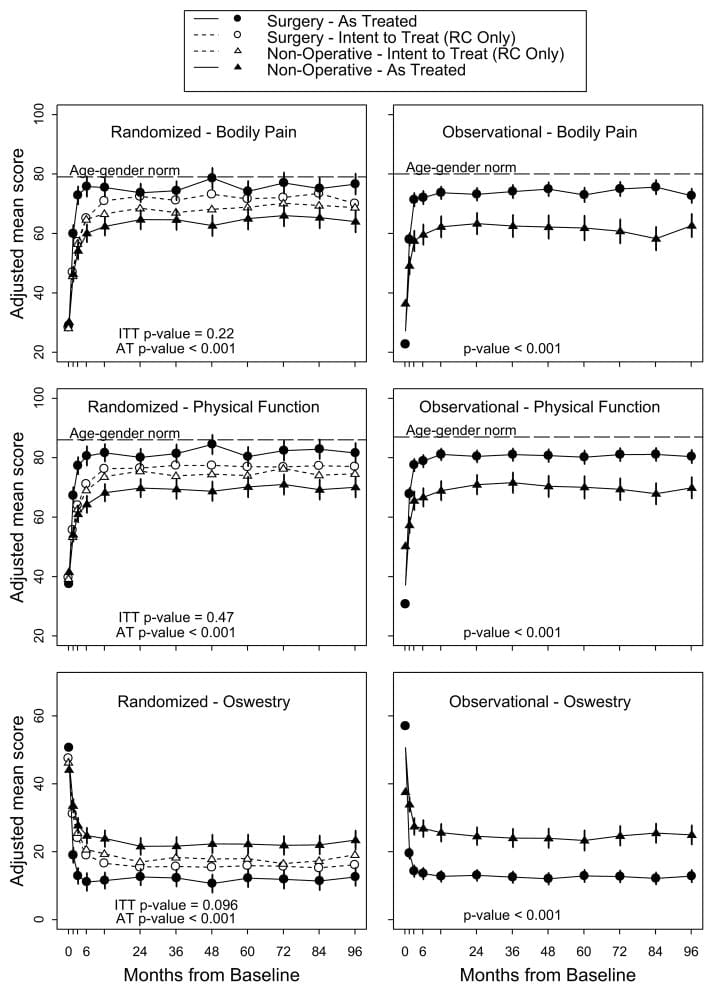
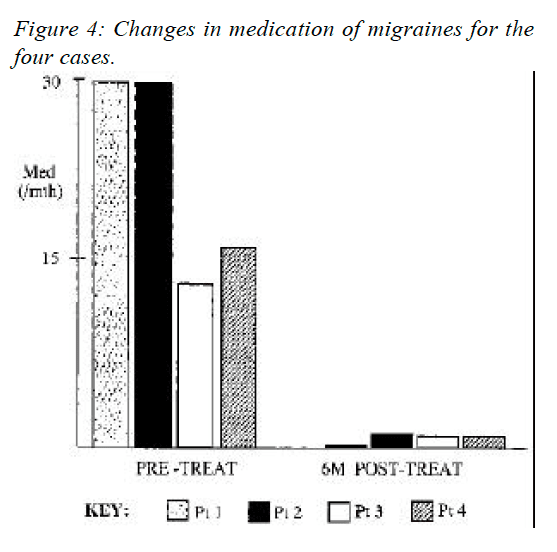
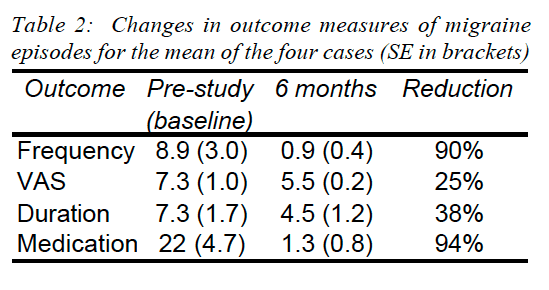
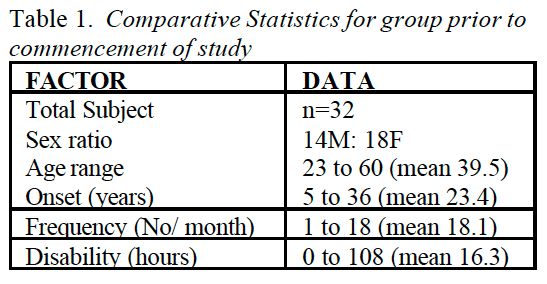
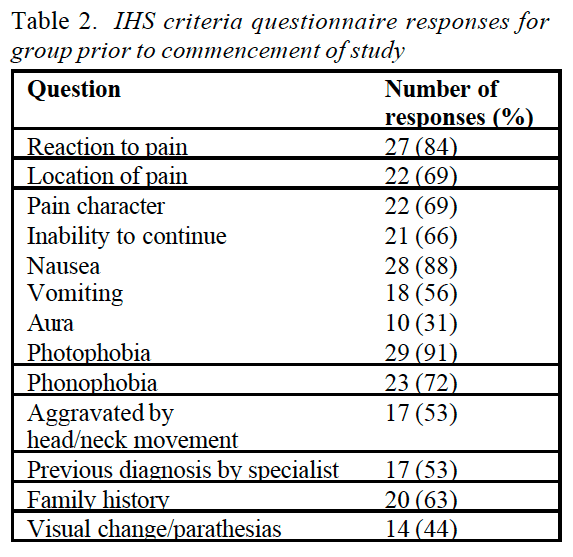
Psychológia, bolesť hlavy, bolesť chrbta, chronická bolesť a chiropraktika v El Paso, TX
Každý z času na čas zažije bolesť. Bolesť je fyzický pocit nepohodlia spôsobený zranením alebo chorobou. Keď si napríklad potiahnete sval alebo si porežete prst, cez nervové korene sa vyšle signál do mozgu, ktorý vám signalizuje, že v tele nie je niečo v poriadku. Bolesť môže byť pre každého iná a existuje niekoľko spôsobov, ako bolesť cítiť a opísať. Po zahojení úrazu alebo choroby bolesť ustúpi, čo sa však stane, ak bolesť pretrváva aj po vyliečení?
Chronická bolesť je často definovaná ako akákoľvek bolesť, ktorá trvá dlhšie ako 12 týždňov. Chronická bolesť sa môže pohybovať od miernej po závažnú a môže byť výsledkom predchádzajúceho zranenia alebo chirurgického zákroku, migrény a bolesti hlavy, artritídy, poškodenia nervov, infekcie a fibromyalgie. Chronická bolesť môže ovplyvniť emocionálne a duševné rozpoloženie jednotlivca, čo sťažuje zmiernenie symptómov. Výskumné štúdie preukázali, že psychologické intervencie môžu pomôcť procesu obnovy chronickej bolesti. Niekoľko zdravotníckych pracovníkov, ako napríklad doktor chiropraxe, môže poskytnúť chiropraktickú starostlivosť spolu s psychologickými zásahmi, aby pomohli obnoviť celkové zdravie a pohodu svojich pacientov. Účelom nasledujúceho článku je demonštrovať úlohu psychologických intervencií v manažmente pacientov s chronickou bolesťou, vrátane bolesti hlavy a chrbta.

Úloha psychologických intervencií v manažmente pacientov s chronickou bolesťou
abstraktné
Chronickú bolesť možno najlepšie pochopiť z biopsychosociálnej perspektívy, prostredníctvom ktorej sa na bolesť nazerá ako na komplexný, mnohostranný zážitok vznikajúci z dynamickej súhry fyziologického stavu pacienta, jeho myšlienok, emócií, správania a sociokultúrnych vplyvov. Biopsychosociálna perspektíva sa zameriava na vnímanie chronickej bolesti ako na chorobu a nie ako chorobu, čím sa uznáva, že ide o subjektívnu skúsenosť a že liečebné prístupy sú zamerané skôr na zvládanie než na vyliečenie chronickej bolesti. Súčasné psychologické prístupy k zvládaniu chronickej bolesti zahŕňajú intervencie, ktorých cieľom je skôr dosiahnuť zvýšenú sebakontrolu, zmenu správania a kognitívne zmeny, než priamo eliminovať miesto bolesti. Medzi výhody zahrnutia psychologickej liečby do multidisciplinárnych prístupov k manažmentu chronickej bolesti patrí okrem iného zvýšená sebakontrola bolesti, lepšie zdroje na zvládanie bolesti, znížené postihnutie súvisiace s bolesťou a znížené emocionálne utrpenie – dosiahnuté zlepšenia. prostredníctvom rôznych účinných samoregulačných, behaviorálnych a kognitívnych techník. Prostredníctvom implementácie týchto zmien môžu psychológovia účinne pomôcť pacientom cítiť sa lepšie pod kontrolou bolesti a umožniť im žiť čo najnormálnejší život napriek bolesti. Okrem toho zručnosti získané prostredníctvom psychologických intervencií posilňujú a umožňujú pacientom, aby sa stali aktívnymi účastníkmi manažmentu ich choroby, a vštepujú cenné zručnosti, ktoré môžu pacienti využívať počas svojho života.
Kľúčové slová: manažment chronickej bolesti, psychológia, multidisciplinárna liečba bolesti, kognitívno-behaviorálna terapia bolesti

Pohľad Dr. Alexa Jimeneza
Už predtým sa zistilo, že chronická bolesť ovplyvňuje psychické zdravie ľudí s pretrvávajúcimi symptómami, čo v konečnom dôsledku mení ich celkové duševné a emocionálne rozpoloženie. Okrem toho pacienti s prekrývajúcimi sa stavmi, vrátane stresu, úzkosti a depresie, môžu spôsobiť, že liečba bude výzvou. Úlohou chiropraktickej starostlivosti je obnoviť, ako aj zachovať a zlepšiť pôvodné zarovnanie chrbtice pomocou úprav chrbtice a manuálnych manipulácií. Chiropraxická starostlivosť umožňuje telu, aby sa samo prirodzene vyliečilo bez potreby liekov/liekov a chirurgických zákrokov, hoci na ne môže v prípade potreby odkazovať chiropraktik. Chiropraktická starostlivosť sa však zameriava skôr na telo ako celok, než na jedno zranenie a/alebo stav a jeho symptómy. Úpravy chrbtice a ručné manipulácie, okrem iných liečebných metód a techník bežne používaných chiropraktikom, si vyžadujú uvedomenie si pacientovho duševného a emocionálneho rozpoloženia, aby mu bolo možné účinne poskytnúť celkové zdravie a pohodu. Pacienti, ktorí navštevujú moju kliniku s emocionálnym stresom z chronickej bolesti, sú často náchylnejší na to, aby v dôsledku toho zažili psychické problémy. Preto môže byť chiropraktická starostlivosť základným psychologickým zásahom pri zvládaní chronickej bolesti, spolu s tými, ktoré sú uvedené nižšie.
úvod
Bolesť je všadeprítomná ľudská skúsenosť. Odhaduje sa, že približne 20 % – 35 % dospelých má chronickú bolesť.[1,2] Národný inštitút pre výskum ošetrovateľstva uvádza, že bolesť postihuje viac Američanov ako cukrovka, srdcové choroby a rakovina dohromady.[3] Bolesť bola uvádzaná ako hlavný dôvod, prečo vyhľadať lekársku starostlivosť v Spojených štátoch.[4] Okrem toho sú lieky proti bolesti druhým najčastejšie predpisovaným liekom v ordináciách lekárov a na pohotovostiach.[5] Spoločná komisia pre akreditáciu zdravotníckych organizácií, ktorá ďalej potvrdila dôležitosť primeraného hodnotenia bolesti, vydala mandát vyžadujúci, aby bola bolesť hodnotená ako piaty vitálny znak počas lekárskych návštev.[6]
Medzinárodná asociácia pre štúdium bolesti (IASP) definuje bolesť ako �nepríjemný zmyslový a emocionálny zážitok spojený so skutočným alebo potenciálnym poškodením tkaniva alebo opísaný v termínoch takéhoto poškodenia�.[7] Definícia IASP zdôrazňuje multidimenzionálnu a subjektívnu povahu bolesti, komplexný zážitok, ktorý je jedinečný pre každého jednotlivca. Chronická bolesť sa zvyčajne odlišuje od akútnej bolesti na základe jej chronicity alebo pretrvávania, jej fyziologických udržiavacích mechanizmov a/alebo jej škodlivého vplyvu na život jednotlivca. Vo všeobecnosti sa uznáva, že bolesť, ktorá pretrváva po očakávanom časovom období na hojenie tkaniva po poranení alebo chirurgickom zákroku, sa považuje za chronickú bolesť. Špecifický časový rámec predstavujúci očakávané obdobie hojenia je však variabilný a často je ťažké ho zistiť. Na uľahčenie klasifikácie niektoré usmernenia naznačujú, že bolesť pretrvávajúca dlhšie ako 3–6 mesiacov sa považuje za chronickú bolesť.[7] Napriek tomu je klasifikácia bolesti založená výlučne na dĺžke trvania prísne praktickým a v niektorých prípadoch svojvoľným kritériom. Častejšie sa pri klasifikácii chronickej bolesti berú do úvahy ďalšie faktory, ako je etiológia, intenzita bolesti a vplyv. Alternatívny spôsob charakterizácie chronickej bolesti bol založený na jej fyziologickom udržiavacom mechanizme; to znamená bolesť, o ktorej sa predpokladá, že vzniká v dôsledku periférnej a centrálnej reorganizácie. Bežné stavy chronickej bolesti zahŕňajú muskuloskeletálne poruchy, neuropatické bolestivé stavy, bolesť hlavy, bolesť pri rakovine a viscerálnu bolesť. V širšom zmysle môžu byť bolestivé stavy primárne nociceptívne (vyvolávajúce mechanickú alebo chemickú bolesť), neuropatické (vyplývajúce z poškodenia nervov) alebo centrálne (vyplývajúce z dysfunkcie v neurónoch centrálneho nervového systému).[8]
Žiaľ, prežívanie bolesti je často charakterizované neprimeraným fyzickým, psychickým, sociálnym a finančným utrpením. Chronická bolesť bola uznaná ako hlavná príčina dlhodobej invalidity u americkej populácie v produktívnom veku.[9] Pretože chronická bolesť postihuje jednotlivca vo viacerých oblastiach jeho existencie, predstavuje aj obrovskú finančnú záťaž pre našu spoločnosť. Kombinované priame a nepriame náklady na bolesť sa odhadujú na 125 až 215 miliárd USD ročne.[10,11] K rozšíreným dôsledkom chronickej bolesti patrí zvýšený výskyt hlásení o emocionálnom utrpení (napr. depresia, úzkosť a frustrácia). zvýšená miera invalidity súvisiacej s bolesťou, zmeny kognície súvisiace s bolesťou a znížená kvalita života. Chronickú bolesť možno teda najlepšie pochopiť z biopsychosociálnej perspektívy, prostredníctvom ktorej je bolesť vnímaná ako komplexná, mnohostranná skúsenosť vychádzajúca z dynamickej súhry fyziologického stavu pacienta, myšlienok, emócií, správania a sociokultúrnych vplyvov.
Liečba bolesti
Vzhľadom na rozšírenú prevalenciu bolesti a jej multidimenzionálny charakter bude ideálny režim liečby bolesti komplexný, integračný a interdisciplinárny. Súčasné prístupy k liečbe chronickej bolesti čoraz viac prekračujú redukcionistický a striktne chirurgický, fyzikálny alebo farmakologický prístup k liečbe. Súčasné prístupy uznávajú hodnotu multidisciplinárneho liečebného rámca, ktorý sa zameriava nielen na nociceptívne aspekty bolesti, ale aj na kognitívno-hodnotiace a motivačno-afektívne aspekty spolu s rovnako nepríjemnými a ovplyvňujúcimi následkami. Interdisciplinárny manažment chronickej bolesti typicky zahŕňa multimodálne liečby, ako sú kombinácie analgetík, fyzikálnej terapie, behaviorálnej terapie a psychologickej terapie. Multimodálny prístup adekvátnejšie a komplexnejšie rieši manažment bolesti na molekulárnej, behaviorálnej, kognitívno-afektívnej a funkčnej úrovni. Ukázalo sa, že tieto prístupy vedú k vynikajúcim a dlhodobým subjektívnym a objektívnym výsledkom vrátane správ o bolesti, nálady, obnovenia každodenného fungovania, pracovného stavu a užívania liekov alebo zdravotnej starostlivosti; multimodálne prístupy sa tiež ukázali byť nákladovo efektívnejšie ako unimodálne prístupy.[12,13] Tento prehľad sa zameria špecificky na objasnenie výhod psychológie pri zvládaní chronickej bolesti.

Pacienti sa zvyčajne najprv dostavia do ordinácie lekára s cieľom vyliečiť alebo liečiť svoje ochorenie/akútnu bolesť. U mnohých pacientov, v závislosti od etiológie a patológie bolesti spolu s biopsychosociálnymi vplyvmi na prežívanie bolesti, akútna bolesť ustúpi časom alebo po liečbe zameranej na predpokladanú príčinu bolesti alebo jej prenos. Niektorí pacienti však napriek početným lekárskym a doplnkovým intervenciám nedosiahnu ústup bolesti a prejdú zo stavu akútnej bolesti do stavu chronickej, nezvládnuteľnej bolesti. Výskum napríklad ukázal, že približne 30 % pacientov, ktorí sa dostavia k svojmu lekárovi primárnej starostlivosti so sťažnosťami súvisiacimi s akútnou bolesťou chrbta, bude po 12 mesiacoch naďalej pociťovať bolesť a pre mnohých iných vážne obmedzenia aktivity a utrpenie.[14] Keďže bolesť a jej dôsledky sa naďalej rozvíjajú a prejavujú sa v rôznych aspektoch života, chronická bolesť sa môže stať predovšetkým biopsychosociálnym problémom, pričom mnohé biopsychosociálne aspekty môžu slúžiť na udržiavanie a udržiavanie bolesti, čím naďalej negatívne ovplyvňujú život postihnutého jedinca. V tomto bode sa pôvodný liečebný režim môže diverzifikovať tak, aby zahŕňal ďalšie terapeutické zložky, vrátane psychologických prístupov k zvládaniu bolesti.
Psychologické prístupy na zvládanie chronickej bolesti si spočiatku získali popularitu koncom 1960-tych rokov 15. storočia s objavením sa Melzackovej a Wallovej „teórie kontroly bolesti“[16] a následnej „teórie bolesti neuromatrix“[17]. Stručne povedané, tieto teórie predpokladajú, že psychosociálne a fyziologické procesy interagujú, aby ovplyvnili vnímanie, prenos a hodnotenie bolesti, a uznávajú vplyv týchto procesov ako udržiavacích faktorov podieľajúcich sa na stavoch chronickej alebo dlhotrvajúcej bolesti. Konkrétne tieto teórie slúžili ako integrálne katalyzátory na začatie zmeny v dominantnom a unimodálnom prístupe k liečbe bolesti, v ktorom dominujú prísne biologické perspektívy. Klinickí lekári aj pacienti získavali čoraz väčšie uznanie a ocenenie pre komplexnosť spracovania a udržiavania bolesti; následne sa potvrdilo akceptovanie a preferencia multidimenzionálnych konceptualizácií bolesti. V súčasnosti je biopsychosociálny model bolesti možno najrozšírenejším heuristickým prístupom k pochopeniu bolesti.[17] Biopsychosociálna perspektíva sa zameriava na vnímanie chronickej bolesti ako na chorobu a nie ako chorobu, čím sa uznáva, že ide o subjektívnu skúsenosť a že liečebné prístupy sú zamerané skôr na zvládanie než na vyliečenie chronickej bolesti.[XNUMX] Keď sa ukázala užitočnosť širšieho a komplexnejšieho prístupu k liečbe chronickej bolesti, psychologicky založené intervencie boli svedkom pozoruhodného nárastu popularity a uznania ako doplnkovej liečby. Typy psychologických intervencií používaných ako súčasť multidisciplinárneho programu liečby bolesti sa líšia podľa zamerania terapeuta, etiológie bolesti a charakteristík pacienta. Podobne výskum účinnosti psychologicky podložených intervencií pri chronickej bolesti ukázal premenlivé, aj keď sľubné výsledky v kľúčových skúmaných premenných. Tento prehľad stručne popíše často používané možnosti psychologickej liečby a ich príslušnú účinnosť na kľúčové výsledky.
Súčasné psychologické prístupy k zvládaniu chronickej bolesti zahŕňajú intervencie, ktorých cieľom je skôr dosiahnuť zvýšenú sebakontrolu, zmenu správania a kognitívne zmeny, než priamo eliminovať miesto bolesti. Ako také sa zameriavajú na často prehliadané behaviorálne, emocionálne a kognitívne zložky chronickej bolesti a faktory prispievajúce k jej udržiavaniu. Na základe rámca ponúkaného Hoffmanom a kol.[18] a Kernsom a kol.[19] sú preskúmané nasledujúce často používané domény psychologickej liečby: psychofyziologické techniky, behaviorálne prístupy k liečbe, kognitívno-behaviorálna terapia a intervencie založené na akceptácii.
Psychofyziologické techniky
Biofeedback
Biofeedback je technika učenia, prostredníctvom ktorej sa pacienti učia interpretovať spätnú väzbu (vo forme fyziologických údajov) týkajúcu sa určitých fyziologických funkcií. Napríklad pacient môže použiť zariadenie na biofeedback, aby sa naučil rozpoznávať oblasti napätia vo svojom tele a následne sa naučil tieto oblasti uvoľniť, aby sa znížilo svalové napätie. Spätnú väzbu poskytujú rôzne meracie prístroje, ktoré okrem iných fyziologických funkcií dokážu rýchlym spôsobom poskytnúť informácie o elektrickej aktivite mozgu, krvnom tlaku, prietoku krvi, svalovom tonusu, elektrodermálnej aktivite, srdcovej frekvencii a teplote kože. Cieľom biofeedbackových prístupov je, aby sa pacient naučil, ako iniciovať fyziologické samoregulačné procesy dosiahnutím dobrovoľnej kontroly nad určitými fyziologickými reakciami, aby sa v konečnom dôsledku zvýšila fyziologická flexibilita prostredníctvom väčšieho povedomia a špecifického tréningu. Pacient teda použije špecifické samoregulačné schopnosti v snahe znížiť nežiaducu udalosť (napr. bolesť) alebo maladaptívne fyziologické reakcie na nežiaducu udalosť (napr. stresovú reakciu). Mnohí psychológovia sú vyškolení v technikách biofeedbacku a poskytujú tieto služby ako súčasť terapie. Biofeedback bol označený ako účinná liečba bolesti spojenej s bolesťou hlavy a temporomandibulárnymi poruchami (TMD).[20] Metaanalýza 55 štúdií odhalila, že biofeedback intervencie (vrátane rôznych biofeedback modalít) priniesli významné zlepšenie, pokiaľ ide o frekvenciu záchvatov migrény a vnímanie vlastnej účinnosti zvládania bolesti hlavy v porovnaní s kontrolnými podmienkami.[21] Štúdie poskytli empirickú podporu pre biofeedback pre TMD, aj keď sa našli robustnejšie zlepšenia, pokiaľ ide o bolesť a postihnutie súvisiace s bolesťou, pre protokoly, ktoré kombinujú biofeedback s tréningom kognitívno-behaviorálnych zručností, za predpokladu, že kombinovaný liečebný prístup komplexnejšie rieši celý rozsah. biopsychosociálnych problémov, s ktorými sa možno stretnúť v dôsledku TMD.[22]
Behaviorálne prístupy
Relaxačný tréning
Všeobecne sa uznáva, že stres je kľúčovým faktorom, ktorý sa podieľa na exacerbácii a udržiavaní chronickej bolesti.[16,23] Stres môže mať predovšetkým environmentálny, fyzický alebo psychologický/emocionálny základ, hoci zvyčajne sú tieto mechanizmy zložito prepojené. Cieľom relaxačného tréningu je zníženie úrovne napätia (fyzického a duševného) prostredníctvom aktivácie parasympatického nervového systému a prostredníctvom dosiahnutia väčšieho uvedomenia si fyziologických a psychologických stavov, čím sa dosiahne zníženie bolesti a zvýšenie kontroly nad bolesťou. Pacienti sa môžu naučiť niekoľko relaxačných techník a praktizovať ich jednotlivo alebo vo vzájomnom spojení, ako aj doplnkové zložky k iným behaviorálnym a kognitívnym technikám zvládania bolesti. Nasleduje stručný popis relaxačných techník, ktoré bežne učia psychológovia špecializujúci sa na zvládanie chronickej bolesti.
Diafragmatické dýchanie. Bráničné dýchanie je základná relaxačná technika, pri ktorej sú pacienti poučení, aby používali svaly bránice na rozdiel od svalov hrudníka na zapojenie sa do hlbokých dychových cvičení. Dýchanie stiahnutím bránice umožňuje pľúcam expandovať nadol (označené expanziou brucha pri nádychu) a tým zvýšiť príjem kyslíka.[24]
Progresívna svalová relaxácia (PMR). PMR je charakterizované zapájaním sa do kombinácie cvičení svalového napätia a relaxácie špecifických svalov alebo svalových skupín celého tela.[25] Pacient je zvyčajne inštruovaný, aby sa zapojil do cvičení napätia/relaxácie postupne, až kým sa nezaoberajú všetky oblasti tela.
Autogénny tréning (AT). AT je samoregulačná relaxačná technika, pri ktorej pacient opakuje frázu v spojení s vizualizáciou, aby navodil stav relaxácie.[26,27] Táto metóda kombinuje pasívnu koncentráciu, vizualizáciu a techniky hlbokého dýchania.
Vizualizácia/Sprievodné snímky. Táto technika povzbudzuje pacientov, aby používali všetky svoje zmysly pri predstavovaní si živého, pokojného a bezpečného prostredia, aby dosiahli pocit uvoľnenia a rozptýlenia od bolesti a myšlienok a pocitov súvisiacich s bolesťou.[27]
Celkovo sa všeobecne zistilo, že relaxačné techniky sú prospešné pri zvládaní rôznych typov akútnych a chronických bolestivých stavov, ako aj pri zvládaní dôležitých následkov bolesti (napr. kvalita života súvisiaca so zdravím).[28�31 ] Relaxačné techniky sa zvyčajne praktizujú v spojení s inými spôsobmi zvládania bolesti a napríklad predpokladané mechanizmy relaxácie a biofeedbacku sa značne prekrývajú.
Operatívna behaviorálna terapia
Operatívna behaviorálna terapia pre chronickú bolesť sa riadi pôvodnými princípmi operatívneho podmieňovania, ktoré navrhol Skinner[32] a spresnil Fordyce[33], aby boli použiteľné pri liečbe bolesti. Hlavné princípy modelu operantného podmieňovania, pokiaľ ide o bolesť, tvrdia, že bolestivé správanie sa môže nakoniec vyvinúť a udržať ako prejavy chronickej bolesti v dôsledku pozitívneho alebo negatívneho posilnenia daného bolestivého správania, ako aj trestu prispôsobivejšieho, - správanie pri bolesti. Ak sa posilňovanie a následné dôsledky vyskytujú s dostatočnou frekvenciou, môžu slúžiť na podmienenie správania, čím sa zvyšuje pravdepodobnosť opakovania správania v budúcnosti. Preto sa podmienené správanie vyskytuje ako produkt učenia sa dôsledkov (skutočných alebo očakávaných) zapojenia sa do daného správania. Príkladom podmieneného správania je pokračujúce užívanie liekov – správanie, ktoré je výsledkom učenia sa prostredníctvom opakovaných asociácií, že po užití liekov nasleduje odstránenie averzívneho pocitu (bolesť). Podobne aj bolestivé správanie (napr. verbálne prejavy bolesti, nízka úroveň aktivity) sa môže stať podmieneným správaním, ktoré slúži na udržiavanie chronickej bolesti a jej následkov. Liečebné postupy, ktoré sa riadia princípmi operatívneho správania, sa zameriavajú na potlačenie maladaptívneho správania pri bolesti prostredníctvom rovnakých princípov učenia, na základe ktorých mohli byť stanovené. Vo všeobecnosti liečebné zložky operatívnej behaviorálnej terapie zahŕňajú odstupňovanú aktiváciu, časovo podmienené rozvrhy liekov a použitie princípov posilňovania na zvýšenie dobrého správania a zníženie maladaptívneho správania pri bolesti.
Odstupňovaná aktivácia. Psychológovia môžu implementovať odstupňované programy aktivity pre pacientov s chronickou bolesťou, ktorí výrazne znížili úroveň svojej aktivity (zvýšenie pravdepodobnosti fyzickej dekondície) a následne pociťujú vysoké úrovne bolesti po zapojení sa do aktivity. Pacienti sú poučení, aby bezpečne prerušili cyklus nečinnosti a dekondície zapojením sa do aktivity kontrolovaným a časovo obmedzeným spôsobom. Týmto spôsobom môžu pacienti postupne zvyšovať dĺžku času a intenzitu aktivity na zlepšenie fungovania. Psychológovia môžu dohliadať na pokrok a poskytnúť vhodné posilnenie dodržiavania, nápravu nesprávneho vnímania alebo nesprávnej interpretácie bolesti vyplývajúcej z aktivity, ak je to vhodné, a vyriešiť problémové prekážky v adherencii. Tento prístup je často súčasťou kognitívno-behaviorálnej liečby bolesti.
Časovo podmienené schémy liekov. Psychológ môže byť dôležitým doplnkovým poskytovateľom zdravotnej starostlivosti pri dohľade nad liečbou liekov proti bolesti. V niektorých prípadoch majú psychológovia možnosť častejšieho a hlbšieho kontaktu s pacientmi ako lekári a môžu tak slúžiť ako cenní spolupracovníci integrovaného multidisciplinárneho liečebného prístupu. Psychológovia môžu zaviesť časové rozvrhy liekov, aby sa znížila pravdepodobnosť závislosti od liekov proti bolesti na dosiahnutie primeranej kontroly nad bolesťou. Okrem toho sú psychológovia dobre vybavení na to, aby zapojili pacientov do dôležitých rozhovorov o dôležitosti správneho dodržiavania liekov a lekárskych odporúčaní a o riešení vnímaných prekážok bezpečného dodržiavania.
Vyhýbanie sa strachu. Model vyhýbania sa strachu chronickej bolesti je heuristika najčastejšie používaná v kontexte chronickej bolesti dolnej časti chrbta (LBP).[34] Tento model čerpá z veľkej časti z princípov operantného správania opísaných vyššie. Model vyhýbania sa strachu v podstate predpokladá, že keď sú akútne bolestivé stavy opakovane nesprávne interpretované ako signály nebezpečenstva alebo príznaky vážneho zranenia, pacientom môže hroziť riziko, že sa zapoja do vyhýbavého správania a kognitívnych schopností poháňaných strachom, ktoré ešte viac posilňujú presvedčenie, že bolesť je signál nebezpečenstva a udržiavať fyzickú dekondíciu. Ako cyklus pokračuje, vyhýbanie sa môže zovšeobecniť na širšie typy aktivít a viesť k hypervigilancii fyzických vnemov charakterizovanej dezinformovanými katastrofickými interpretáciami fyzických vnemov. Výskum ukázal, že vysoký stupeň katastrofálnej bolesti je spojený s udržiavaním cyklu.[35] Liečba zameraná na prelomenie cyklu vyhýbania sa strachu využíva systematické odstupňované vystavenie obávaným aktivitám, aby sa nepotvrdili obávané, často katastrofálne dôsledky zapojenia sa do aktivít. Odstupňovaná expozícia je zvyčajne doplnená psychoedukáciou o bolesti a kognitívnych reštrukturalizačných prvkoch, ktoré sa zameriavajú na maladaptívne poznanie a očakávania týkajúce sa aktivity a bolesti. Psychológovia majú vynikajúcu pozíciu na vykonávanie týchto typov intervencií, ktoré verne napodobňujú expozičné liečby tradične používané pri liečbe niektorých úzkostných porúch.
Aj keď sa ukázalo, že špecifická odstupňovaná liečba expozície je účinná pri liečbe syndrómu komplexnej regionálnej bolesti typu I (CRPS-1)[36] a LBP[37] v jednorazových dizajnoch, rozsiahla randomizovaná kontrolovaná štúdia porovnávajúca systematicky odstupňované expozičná liečba kombinovaná s multidisciplinárnym programom liečby bolesti so samotnou liečbou multidisciplinárnym programom bolesti a s kontrolnou skupinou na čakacej listine zistila, že tieto dve aktívne liečby viedli k významnému zlepšeniu výsledkov merania intenzity bolesti, strachu z pohybu/zranenia, vlastnej účinnosti bolesti, depresia a úroveň aktivity.[38] Výsledky tejto štúdie naznačujú, že obidva zásahy boli spojené s významnou účinnosťou liečby, takže sa nezdalo, že by stupňovaná expozícia viedla k dodatočným prínosom liečby.[38] Varovná poznámka pri interpretácii týchto výsledkov zdôrazňuje, že randomizovaná kontrolovaná štúdia (RCT) zahŕňala rôzne stavy chronickej bolesti, ktoré presahovali LBP a CRPS-1 a nezahŕňali výlučne pacientov s vysokou úrovňou strachu súvisiaceho s bolesťou; intervencie sa tiež realizovali skôr v skupinových ako individuálnych formátoch. Hoci in-vivo expozičná liečba je lepšia pri znižovaní bolesti a vnímania škodlivosti aktivít, expozičná terapia sa zdá byť rovnako účinná ako odstupňované aktivity pri zlepšovaní funkčného postihnutia a hlavných ťažkostí.[39] Ďalšia klinická štúdia porovnávala účinnosť samotnej fyzikálnej terapie založenej na liečbe (TBC) s TBC rozšírenou o odstupňovanú aktivitu alebo odstupňovanú expozíciu u pacientov s akútnym a subakútnym LBP.[40] Výsledky ukázali, že medzi liečebnými skupinami neboli žiadne rozdiely v 4-týždňových a 6-mesačných výsledkoch z hľadiska zníženia zdravotného postihnutia, intenzity bolesti, katastrofálnej bolesti a fyzického poškodenia, hoci stupňovaná expozícia a TBC priniesli väčšie zníženie presvedčení o vyhýbaní sa strachu po 6 mesiacoch. .[40] Zistenia z tejto klinickej štúdie naznačujú, že zvýšenie TBC s odstupňovanou aktivitou alebo odstupňovanou expozíciou nevedie k zlepšeným výsledkom, pokiaľ ide o opatrenia spojené s rozvojom chronického LBP, nad rámec zlepšení dosiahnutých pri samotnej TBC.[40]
Kognitívno-behaviorálne prístupy
Intervencie kognitívno-behaviorálnej terapie (CBT) pre chronickú bolesť využívajú psychologické princípy na ovplyvnenie adaptívnych zmien v správaní, kognícii alebo hodnoteniach a emóciách pacienta. Tieto intervencie vo všeobecnosti pozostávajú zo základnej psychoedukácie o bolesti a syndróme bolesti u pacienta, niekoľkých behaviorálnych komponentov, tréningu zvládacích zručností, prístupov k riešeniu problémov a komponentu kognitívnej reštrukturalizácie, hoci presné komponenty liečby sa líšia v závislosti od lekára. Behaviorálne komponenty môžu zahŕňať rôzne relaxačné zručnosti (ako je uvedené v časti behaviorálne prístupy), pokyny na stimuláciu aktivity/odstupňovanú aktiváciu, stratégie aktivácie správania a podporu obnovenia fyzickej aktivity, ak existuje významná história vyhýbania sa aktivite a následnej dekondície. Primárnym cieľom pri nácviku zvládacích zručností je identifikovať súčasné maladaptívne stratégie zvládania (napr. katastrofa, vyhýbanie sa), do ktorých sa pacient zapája spolu s používaním adaptívnych stratégií zvládania (napr. používanie pozitívnych sebavyhlásení, sociálna podpora). Ako varovnú poznámku uvádzame, že miera, do akej je stratégia adaptívna alebo maladaptívna, a vnímaná účinnosť konkrétnych stratégií zvládania sa líši od jednotlivca k jednotlivcovi.[41] Počas liečby sa zdokonaľujú techniky riešenia problémov, aby pomohli pacientom v ich úsilí o dodržiavanie a pomohli im zvýšiť ich sebaúčinnosť. Kognitívna reštrukturalizácia zahŕňa rozpoznanie súčasných maladaptívnych kognícií, do ktorých sa pacient zapája, spochybnenie identifikovaných negatívnych kognícií a preformulovanie myšlienok, aby sa vytvorili vyvážené, adaptívne alternatívne myšlienky. Prostredníctvom cvičení kognitívnej reštrukturalizácie sa pacienti stávajú čoraz zručnejšími v rozpoznávaní toho, ako ich emócie, kognície a interpretácie modulujú ich bolesť v pozitívnych a negatívnych smeroch. V dôsledku toho sa predpokladá, že pacienti dosiahnu väčšiu kontrolu nad svojou bolesťou, budú schopní lepšie zvládať svoje správanie a myšlienky súvisiace s bolesťou a budú schopní adaptívnejšie vyhodnotiť význam, ktorý svojej bolesti pripisujú. . Medzi ďalšie zložky, ktoré sú niekedy zahrnuté v intervencii CBT, patrí tréning sociálnych zručností, tréning komunikácie a širšie prístupy k zvládaniu stresu. Prostredníctvom intervencie CBT zameranej na bolesť mnohí pacienti profitujú zo zlepšení, pokiaľ ide o ich emocionálnu a funkčnú pohodu, a v konečnom dôsledku aj o ich globálne vnímanú kvalitu života súvisiacu so zdravím.

Intervencie KBT sa poskytujú v podpornom a empatickom prostredí, ktoré sa snaží pochopiť pacientovu bolesť z biopsychosociálneho hľadiska a integrovaným spôsobom. Terapeuti vidia svoju úlohu ako „učiteľov“ alebo „koučov“ a posolstvom, ktoré sa oznamuje pacientom, je naučiť sa lepšie zvládať svoju bolesť a zlepšiť svoju každodennú funkciu a kvalitu života v protiklade k úsiliu o vyliečenie alebo odstránenie bolesti. Hlavným cieľom je zvýšiť u pacientov pochopenie ich bolesti a ich snahy zvládnuť bolesť a jej následky bezpečným a adaptívnym spôsobom; preto je učenie pacientov, aby sebakontrolovali svoje správanie, myšlienky a emócie integrálnou súčasťou terapie a užitočnou stratégiou na zvýšenie vlastnej účinnosti. Okrem toho sa terapeut snaží podporovať optimistické, realistické a povzbudzujúce prostredie, v ktorom sa pacient môže stať čoraz zručnejším v rozpoznávaní svojich úspechov a učiť sa z nich a učiť sa a zlepšovať sa pri neúspešných pokusoch. Týmto spôsobom terapeuti a pacienti spolupracujú na identifikácii úspechov pacientov, prekážok adherencie a na rozvoji plánov udržiavania a prevencie relapsu v konštruktívnej, vzájomnej a dôveryhodnej atmosfére. Príťažlivou črtou kognitívno-behaviorálneho prístupu je podpora pacienta ako aktívneho účastníka jeho/jej programu rehabilitácie alebo manažmentu bolesti.
Výskum zistil, že CBT je účinnou liečbou chronickej bolesti a jej následkov, ktoré sa vyznačujú významnými zmenami v rôznych oblastiach (tj miery prežívania bolesti, nálady/afektu, kognitívneho zvládania a hodnotenia, správania a úrovne aktivity bolesti a funkcie sociálnej roly ) v porovnaní s kontrolnými podmienkami na čakacej listine.[42] V porovnaní s inými aktívnymi liečbami alebo kontrolnými stavmi viedla CBT k pozoruhodným zlepšeniam, aj keď menším účinkom (veľkosť účinku ~ 0.50), čo sa týka prežívania bolesti, kognitívneho zvládania a hodnotenia a funkcie sociálnej roly.[42] Najnovšia metaanalýza 52 publikovaných štúdií porovnávala behaviorálnu terapiu (BT) a CBT s liečbou ako zvyčajnými kontrolnými podmienkami a podmienkami aktívnej kontroly v rôznych časových bodoch.[43] Táto metaanalýza dospela k záveru, že ich údaje nepodporujú BT okrem zlepšenia bolesti bezprostredne po liečbe v porovnaní s liečbou ako zvyčajnými kontrolnými stavmi.[43] Pokiaľ ide o CBT, dospeli k záveru, že CBT má obmedzené pozitívne účinky na bolesť a náladu; napriek tomu nie sú k dispozícii dostatočné údaje na preskúmanie špecifického vplyvu obsahu liečby na vybrané výsledky.[43] Celkovo sa zdá, že CBT a BT sú účinné liečebné prístupy na zlepšenie nálady; výsledky, ktoré zostávajú spoľahlivé v bodoch následných údajov. Ako však zdôraznilo niekoľko prehľadov a metaanalýz, kritický faktor, ktorý treba zvážiť pri hodnotení účinnosti CBT pri zvládaní chronickej bolesti, sa sústreďuje na otázky efektívneho podávania, nedostatku jednotných liečebných komponentov, rozdielov v podávaní medzi klinickými lekármi a liečbe. populácie a variabilita výsledkových premenných, ktoré sú predmetom záujmu, v rámci výskumných štúdií.[13] Ďalšou komplikáciou interpretácie zistení účinnosti sú charakteristiky pacienta a ďalšie premenné, ktoré môžu nezávisle ovplyvniť výsledok liečby.
Prístupy založené na akceptácii
Prístupy založené na akceptácii sa často označujú ako kognitívno-behaviorálne terapie tretej vlny. Terapia akceptácie a záväzku (ACT) je najbežnejšou z akceptačných psychoterapií. ACT zdôrazňuje dôležitosť uľahčenia pokroku klienta smerom k dosiahnutiu hodnotnejšieho a plnohodnotnejšieho života zvyšovaním psychologickej flexibility, a nie striktným zameraním sa na reštrukturalizáciu kognícií.[44] V kontexte chronickej bolesti sa ACT zameriava na neúčinné kontrolné stratégie a skúsenostné vyhýbanie sa podporovaním techník, ktoré vytvárajú psychologickú flexibilitu. Šesť základných procesov ACT zahŕňa: prijatie, kognitívnu defúziu, prítomnosť, seba ako kontext, hodnoty a angažovanú činnosť.[45] Stručne povedané, akceptácia povzbudzuje pacientov s chronickou bolesťou, aby aktívne prijali bolesť a jej následky, namiesto toho, aby sa ju pokúšali zmeniť, čím povzbudzuje pacienta, aby zastavil márny boj zameraný na odstránenie svojej bolesti. Techniky kognitívnej defúzie (deliteralizácie) sa používajú skôr na modifikáciu funkcie myšlienok ako na zníženie ich frekvencie alebo reštrukturalizáciu ich obsahu. Týmto spôsobom môže kognitívna defúzia jednoducho zmeniť nežiaduci význam alebo funkciu negatívnych myšlienok, a tak znížiť pripútanosť a následnú emocionálnu a behaviorálnu reakciu na takéto myšlienky. Základný proces prítomnosti kladie dôraz na neodsudzujúcu interakciu medzi vlastným ja a súkromnými myšlienkami a udalosťami. Hodnoty sa používajú ako návody na výber správania a interpretácií, ktoré sú charakterizované tými hodnotami, ktoré sa jednotlivec snaží vytvoriť v každodennom živote. Nakoniec, prostredníctvom angažovanej akcie môžu pacienti realizovať zmeny správania v súlade s individuálnymi hodnotami. ACT teda využíva šesť základných princípov v spojení s ostatnými, aby zaujal holistický prístup k zvýšeniu psychickej flexibility a zníženiu utrpenia. Pacientom sa odporúča, aby vnímali bolesť ako nevyhnutnú a prijímali ju bez odsudzovania, aby mohli aj naďalej získavať zmysel života napriek prítomnosti bolesti. Vzájomne súvisiace základné procesy sú príkladom procesov všímavosti a akceptácie a procesov zmeny záväzku a správania.[45]
Výsledky výskumu účinnosti prístupov založených na ACT pri zvládaní chronickej bolesti sú sľubné, aj keď si stále vyžadujú ďalšie hodnotenie. RCT porovnávajúca ACT s kontrolným stavom na čakacej listine zaznamenala významné zlepšenie v katastrofálnej bolesti, invalidite súvisiacej s bolesťou, spokojnosti so životom, strachu z pohybov a psychickej úzkosti, ktoré sa zachovali počas 7-mesačného sledovania.[46] Väčšia štúdia zaznamenala výrazné zlepšenie bolesti, depresie, úzkosti súvisiacej s bolesťou, zdravotného postihnutia, návštev u lekára, pracovného stavu a fyzického výkonu.[47] Nedávna metaanalýza hodnotiaca intervencie založené na prijatí (ACT a znižovanie stresu založeného na všímavosti) u pacientov s chronickou bolesťou zistila, že vo všeobecnosti terapie založené na prijatí vedú k priaznivým výsledkom pre pacientov s chronickou bolesťou.[48] Konkrétne metaanalýza odhalila malé až stredné účinky na intenzitu bolesti, depresiu, úzkosť, fyzickú pohodu a kvalitu života, pričom menšie účinky sa zistili, keď boli vylúčené kontrolované klinické štúdie a do analýz boli zahrnuté iba RCT.[48] Ďalšie intervencie založené na prijatí zahŕňajú kontextovú kognitívno-behaviorálnu terapiu a kognitívnu terapiu založenú na všímavosti, hoci empirický výskum účinnosti týchto terapií pri zvládaní chronickej bolesti je stále v plienkach.
Nádej
Dôležitým a značne prehliadaným spoločným základným prvkom všetkých liečebných prístupov je zváženie pacientovho očakávania úspechu liečby. Napriek početným pokrokom vo formulovaní a poskytovaní účinných multidisciplinárnych liečebných postupov pre chronickú bolesť sa relatívne malý dôraz kládol na uznanie dôležitosti očakávaní pre úspech a na zameranie úsilia na zlepšenie očakávaní pacientov. Uznanie, že placebo na bolesť je charakterizované aktívnymi vlastnosťami vedúcimi k spoľahlivým, pozorovateľným a kvantifikovateľným zmenám s neurobiologickým základom, je v súčasnosti predvojom výskumu bolesti. Početné štúdie potvrdili, že ak sú analgetické placebo indukované spôsobom, ktorý optimalizuje očakávania (prostredníctvom manipulácie s explicitnými očakávaniami a/alebo kondicionovaním), môže viesť k pozorovateľným a merateľným zmenám vo vnímaní bolesti na vedomej úrovni, ktorú si sami uvedomia, ako aj k neurologickým úroveň spracovania bolesti.[49,50] Analgetické placebo boli široko definované ako simulované liečby alebo procedúry, ktoré sa vyskytujú v psychosociálnom kontexte a majú vplyv na individuálne skúsenosti a/alebo fyziológiu.[51] Súčasná koncepcia placeba zdôrazňuje dôležitosť psychosociálneho kontextu, do ktorého je placebo začlenené. Základom psychosociálneho kontextu a rituálu liečby sú očakávania pacientov. Preto nie je prekvapujúce, že placebo efekt je zložito zakomponovaný prakticky do každej liečby; ako takí, klinickí lekári aj pacienti budú pravdepodobne ťažiť z poznania, že v tom spočíva ďalšia cesta, ktorou možno zlepšiť súčasné liečebné prístupy k bolesti.
Bolo navrhnuté, že očakávané výsledky sú hlavnými vplyvmi, ktoré riadia pozitívne zmeny dosiahnuté prostredníctvom rôznych spôsobov relaxačného tréningu, hypnózy, expozičných ošetrení a mnohých kognitívne orientovaných terapeutických prístupov. Rozumný prístup k liečbe chronickej bolesti teda využíva silu, ktorú pacienti očakávajú na úspech. Žiaľ, poskytovatelia zdravotnej starostlivosti príliš často zanedbávajú priame riešenie a zdôrazňovanie dôležitosti očakávaní pacientov ako integrálnych faktorov, ktoré prispievajú k úspešnému zvládnutiu chronickej bolesti. Časom v našej spoločnosti je rastúca medikalizácia chorôb, ktorá podporuje všeobecné očakávanie, že bolesť (dokonca aj chronická bolesť) by sa mala odstrániť pokrokom v medicíne. Tieto až príliš často zaužívané očakávania zanechávajú mnohých pacientov rozčarovaných zo súčasných výsledkov liečby a prispievajú k neustálemu hľadaniu „liečby“. Hľadanie „liečby“ je v súvislosti s chronickými bolestivými stavmi skôr výnimkou ako pravidlom. V našej súčasnej klíme, kde chronická bolesť postihuje ročne milióny Američanov, je v našom najlepšom záujme vštepiť a pokračovať v presadzovaní koncepčného posunu, ktorý sa namiesto toho zameriava na efektívne zvládanie chronickej bolesti. Životaschopnou a sľubnou cestou, ako to dosiahnuť, je maximálne využiť pozitívne (realistické) očakávania pacientov a edukovať pacientov s bolesťou, ako aj laickú verejnosť (20 % z nich sa v budúcnosti stane pacientmi s bolesťou) o tom, čo predstavuje realistické očakávania. čo sa týka zvládania bolesti. Možno k tomu môže spočiatku dôjsť prostredníctvom súčasného vzdelávania založeného na dôkazoch o placebe a nešpecifických účinkoch liečby tak, že pacienti môžu opraviť dezinformované presvedčenia, ktoré mohli mať predtým. Následne sa lekári môžu zamerať na zvýšenie očakávaní pacientov v kontexte liečby (realistickým spôsobom) a minimalizovať pesimistické očakávania, ktoré odrádzajú od úspechu liečby, a preto sa naučia zlepšovať svoje súčasné multidisciplinárne liečby úsilím zameraným na využitie zlepšení, ktoré môže priniesť placebo, dokonca v rámci �aktívnej liečby�. Psychológovia môžu tieto problémy ľahko riešiť so svojimi pacientmi a pomôcť im stať sa zástancami vlastného úspechu liečby.
Emocionálne sprievodné javy bolesti
Často náročným aspektom zvládania chronickej bolesti je jednoznačne vysoká prevalencia komorbidného emočného stresu. Výskum ukázal, že depresia a úzkostné poruchy sú až trikrát častejšie medzi pacientmi s chronickou bolesťou ako medzi bežnou populáciou.[52,53] Pacienti trpiaci bolesťou a psychiatrickými komorbiditami sú často označovaní ako „ťažkí pacienti“, čím sa môže znížiť riziko. kvalitu starostlivosti, ktorú dostanú. Pacienti s depresiou majú horšie výsledky pri liečbe depresie aj bolesti v porovnaní s pacientmi s jednou diagnózou bolesti alebo depresie.[54,55] Psychológovia sú mimoriadne vhodní na to, aby riešili väčšinu psychiatrických komorbidít, s ktorými sa bežne stretávame u populácie s chronickou bolesťou, a tým zmierňujú bolesť. výsledky liečby a zníženie emocionálneho utrpenia pacientov. Psychológovia môžu riešiť kľúčové symptómy (napr. anhedónia, nízka motivácia, prekážky pri riešení problémov) depresie, ktoré ľahko narúšajú účasť na liečbe a emocionálny stres. Navyše, bez ohľadu na psychiatrickú komorbiditu, psychológovia môžu pomôcť pacientom s chronickou bolesťou spracovať dôležité zmeny rolí, ktoré môžu podstúpiť (napr. strata zamestnania, invalidita), interpersonálne ťažkosti, s ktorými sa môžu stretnúť (napr. pocit izolácie spôsobený bolesťou) a emocionálne utrpenie (napr. úzkosť, hnev, smútok, sklamanie) zapojené do ich prežívania. Psychológovia teda môžu pozitívne ovplyvniť priebeh liečby znížením vplyvu emocionálnych sprievodných javov, ktoré sú riešené ako súčasť terapie.
záver
Výhody zahrnutia psychologickej liečby do multidisciplinárnych prístupov k liečbe chronickej bolesti sú bohaté. Tieto zahŕňajú, ale nie sú obmedzené na, zvýšenú sebakontrolu bolesti, lepšie zdroje na zvládanie bolesti, znížené postihnutie súvisiace s bolesťou a znížené zlepšenia emočného stresu, ktoré sa dosahujú prostredníctvom rôznych účinných samoregulačných, behaviorálnych a kognitívnych techniky. Implementáciou týchto zmien môže psychológ efektívne pomôcť pacientom cítiť sa lepšie pod kontrolou bolesti a umožniť im napriek bolesti žiť čo najnormálnejší život. Okrem toho zručnosti získané prostredníctvom psychologických intervencií posilňujú a umožňujú pacientom stať sa aktívnymi účastníkmi liečby ich choroby a vštepujú cenné zručnosti, ktoré môžu pacienti využívať počas svojho života. Ďalšie výhody integrovaného a holistického prístupu k liečbe chronickej bolesti môžu zahŕňať zvýšenú mieru návratu do práce, zníženie nákladov na zdravotnú starostlivosť a zvýšenie kvality života súvisiacej so zdravím pre milióny pacientov na celom svete.

poznámky pod čiarou
Zverejnenie: V súvislosti s týmto dokumentom neboli vyhlásené žiadne konflikty záujmov.
Záverom možno povedať, psychologické intervencie môžu byť efektívne použité na zmiernenie symptómov chronickej bolesti spolu s použitím iných liečebných modalít, ako je chiropraktická starostlivosť. Okrem toho vyššie uvedená výskumná štúdia preukázala, ako môžu špecifické psychologické intervencie zlepšiť výsledky liečby chronickej bolesti. Informácie s odkazom na Národné centrum pre biotechnologické informácie (NCBI). Rozsah našich informácií je obmedzený na chiropraktiku, ako aj na poranenia a stavy chrbtice. Ak chcete prediskutovať túto tému, neváhajte sa opýtať Dr. Jimeneza alebo nás kontaktujte na adrese 915-850-0900 .
Kurátorom je Dr. Alex Jimenez
Ďalšie témy: Bolesť chrbta
Podľa štatistík približne 80 % ľudí zažije príznaky bolesti chrbta aspoň raz za život. Bolesti chrbta je bežná sťažnosť, ktorá môže vzniknúť v dôsledku rôznych zranení a/alebo stavov. Častokrát môže prirodzená degenerácia chrbtice s vekom spôsobiť bolesti chrbta. Herniované disky sa vyskytujú, keď mäkký, gélovitý stred medzistavcovej platničky pretlačí trhlinu v jej obklopujúcom vonkajšom prstenci chrupavky, stláča a dráždi nervové korene. Herniácie disku sa najčastejšie vyskytujú pozdĺž dolnej časti chrbta alebo bedrovej chrbtice, ale môžu sa vyskytnúť aj pozdĺž krčnej chrbtice alebo krku. Zasiahnutie nervov v dolnej časti chrbta v dôsledku zranenia a / alebo zhoršeného stavu môže viesť k príznakom ischias.

EXTRA DÔLEŽITÁ TÉMA: Zvládanie stresu na pracovisku
DÔLEŽITÉ TÉMY: EXTRA EXTRA: Liečba úrazu pri autonehode El Paso, TX Chiropraktik