Jednou z najčastejších príčin bolesti dolnej časti chrbta a ischias môže byť stlačenie nervových koreňov v dolnej časti chrbta z bedrovej herniovanej platničky alebo prasknutie platničky v driekovej chrbtici. Bežné príznaky lumbálnych herniovaných platničiek zahŕňajú rôzne intenzity bolesti, svalové kŕče alebo kŕče, ischias a slabosť nôh, ako aj stratu správnej funkcie nôh. Aj keď sa nemusí zdať, že sú navzájom úzko spojené, lumbálna herniovaná platnička môže postihnúť aj krčnú chrbticu, prejavujúc sa príznakmi migrény a bolesti hlavy. Účelom nasledujúcich článkov je edukovať pacientov a demonštrovať vzťah medzi bolesťou pri migréne a lumbálnou herniou disku, pričom sa bude ďalej diskutovať o liečbe týchto dvoch bežných stavov.
Obsah
Kritický prehľad používania manuálnej terapie pri poruchách bolesti hlavy: prevalencia, profily, motivácia, komunikácia a efektívnosť uvádzaná sebou samým
abstraktné
pozadia
Napriek rozšíreniu konvenčnej lekárskej liečby bolesti hlavy mnohí pacienti s bežnými opakujúcimi sa poruchami hlavy hľadajú pomoc mimo lekárskeho prostredia. Cieľom tohto príspevku je zhodnotiť výskumné štúdie o prevalencii používania manuálnych terapií pacientmi na liečbu bolesti hlavy a kľúčových faktorov spojených s touto populáciou pacientov.
Metódy
Tento kritický prehľad recenzovanej literatúry identifikoval 35 prác, ktoré uvádzajú zistenia z nového empirického výskumu týkajúceho sa prevalencie, profilov, motivácií, komunikácie a vlastnej účinnosti používania manuálnej terapie medzi pacientmi s poruchami bolesti hlavy.
výsledky
Zatiaľ čo dostupné údaje boli obmedzené a štúdie mali značné metodologické obmedzenia, použitie manuálnej terapie sa javí ako najbežnejšia nemedicínska liečba používaná na zvládnutie bežných rekurentných bolestí hlavy. Najčastejším dôvodom výberu tohto typu liečby bolo hľadanie úľavy od bolesti. Zatiaľ čo vysoké percento týchto pacientov pravdepodobne pokračuje v súbežnej lekárskej starostlivosti, približne polovica nemusí informovať svojho lekára o použití tejto liečby.
Závery
Existuje potreba dôkladnejšieho výskumu verejného zdravia a zdravotníckych služieb s cieľom posúdiť úlohu, bezpečnosť, využitie a finančné náklady spojené s manuálnou terapiou liečby bolesti hlavy. Poskytovatelia primárnej zdravotnej starostlivosti by mali pamätať na používanie tohto veľmi obľúbeného prístupu k liečbe bolesti hlavy, aby pomohli uľahčiť bezpečnú, efektívnu a koordinovanú starostlivosť.
Kľúčové slová: Bolesť hlavy, Migréna, Tenzná bolesť hlavy, Cervikogénna bolesť hlavy, Manuálna terapia, Fyzikálna terapia, Chiropraxia, Osteopatia, Masáže
pozadia
Súčasný výskyt tenznej bolesti hlavy a migrény je veľmi vysoký [1]. Ide o druhú a tretiu najčastejšiu poruchu na celom svete, pričom migréna je celosvetovo siedmou najvyššou špecifickou príčinou invalidity [2] a šestnástym najčastejšie diagnostikovaným stavom v USA [3]. Tieto bežné recidivujúce bolesti hlavy predstavujú značnú záťaž pre osobné zdravie, financie a produktivitu práce pacientov [3�5] s migrénou, ktorá je ďalej komplikovaná asociáciou s kardiovaskulárnymi a psychiatrickými komorbiditami [6, 7].
Preventívna liečba migrény zahŕňa analgetiká, antikonvulzíva, antidepresíva a beta-blokátory. Preventívna medikamentózna liečba bolesti hlavy tenzného typu môže zahŕňať analgetiká, NSAID, svalové relaxanciá a botulotoxín, ako aj antikonvulzíva a antidepresíva. Zatiaľ čo preventívna medikamentózna liečba je u významnej časti pacientov úspešná, poruchy hlavy sú stále hlásené ako nedostatočne diagnostikované a nedostatočne liečené v rámci zdravotníckych zariadení [8�16], pričom iné štúdie uvádzajú, že pacienti môžu prestať užívať preventívne lieky na bolesť hlavy dlhodobo. 9, 17].
Na prevenciu bolestí hlavy sa využíva aj množstvo neliekových prístupov. Patria sem psychologické terapie, ako je kognitívna behaviorálna terapia, relaxačný tréning a EMG (elektromyografia) biofeedback. Okrem toho existuje akupunktúra, suplementácia výživy (vrátane horčíka, B12, B6 a koenzýmu Q10) a fyzikálne terapie. Používanie fyzikálnej terapie je významné, pričom jeden nedávny globálny prieskum uvádza fyzikálnu terapiu ako najčastejšie používanú „alternatívnu alebo doplnkovú liečbu“ porúch bolesti hlavy v mnohých krajinách [18]. Jednou z najbežnejších fyzioterapeutických intervencií pri liečbe bolesti hlavy je manuálna terapia (MT), [19�21], ktorú tu definujeme ako liečbu zahŕňajúcu manipuláciu s chrbticou (bežne vykonávanú chiropraktikmi, osteopatmi a fyzikálnymi terapeutmi), kĺbov a chrbtice. mobilizácia, terapeutická masáž a iné manipulatívne terapie a terapie založené na tele� [22].
Pozitívne výsledky boli hlásené v mnohých klinických štúdiách porovnávajúcich MT s kontrolami [23 – 27], inými fyzikálnymi terapiami [28 – 30] a aspektmi lekárskej starostlivosti [31 – 34]. Na posúdenie účinnosti MT ako liečby bežných opakujúcich sa bolestí hlavy je však potrebný ďalší vysokokvalitný výskum. Nedávne systematické prehľady randomizovaných klinických štúdií MT na prevenciu migrény uvádzajú množstvo významných metodologických nedostatkov a potrebu kvalitnejšieho výskumu predtým, ako bude možné urobiť nejaké pevné závery [35, 36]. Nedávne prehľady štúdií MT pre tenznú bolesť hlavy a cervikogénnu bolesť hlavy sú opatrné pri uvádzaní pozitívnych výsledkov a silnej potreby ďalšieho rozsiahleho výskumu [37�41]. Napriek obmedzeným klinickým dôkazom sa neuskutočnil žiadny kritický prehľad o významnom používaní MT populáciami s bolesťami hlavy.
Metódy
Cieľom tejto štúdie je podať správu z recenzovanej literatúry; 1) prevalencia používania MT na liečbu bežných opakujúcich sa bolestí hlavy a 2) faktory spojené s týmto používaním v niekoľkých kľúčových témach. Prehľad ďalej identifikuje kľúčové oblasti hodné ďalšieho výskumu s cieľom lepšie informovať klinickú prax, pedagógov a politiku zdravotnej starostlivosti v tejto oblasti.
dizajn
Uskutočnilo sa komplexné vyhľadávanie recenzovaných článkov publikovaných v angličtine v rokoch 2000 až 2015, ktoré informovali o nových zisteniach empirického výskumu kľúčových aspektov používania MT u pacientov s migrénou a ne-migrenóznymi poruchami hlavy. Vyhľadávané databázy boli MEDLINE, AMED, CINAHL, EMBASE a EBSCO. Kľúčové slová a frázy boli: �bolesť hlavy�, �migréna�, �primárna bolesť hlavy�, �cefalgia�, �chronická bolesť hlavy� A �manuálna terapia�, �spinálna manipulácia�, �manipulačná terapia� �chiropraxe�, �osteopatia�, �masáž�, �fyzikálna terapia� alebo �fyzioterapia� A potom �prevalencia�, �utilizácia alebo �profil� boli použité na dodatočné vyhľadávanie oproti predchádzajúcim výrazom Vyhľadávanie v databáze bolo sprevádzané ručným vyhľadávaním významných recenzovaných časopisov. Všetci autori mali prístup k recenzovanej literatúre (údajom) a poskytli vstupy do analýzy.
Vzhľadom na zameranie prehľadu bola vylúčená literatúra uvádzajúca randomizované kontrolné štúdie a podobné návrhy klinického výskumu, ako aj články označené ako listy, korešpondencia, úvodníky, kazuistiky a komentáre. Uskutočnili sa ďalšie rešerše v bibliografiách v identifikovaných publikáciách. Všetky identifikované články boli skrínované a do prehľadu boli zahrnuté iba tie, ktoré uvádzajú nové empirické zistenia o používaní MT pri bolesti hlavy u dospelých. Články identifikované a vybrané na preskúmanie boli výskumné rukopisy väčšinou v rámci epidemiologických a zdravotníckych ekonomických štúdií. Prehľad obsahuje práce uvádzajúce použitie MT spojené s použitím iných terapií, ale len tam, kde pacienti s MT tvorili veľkú časť (ako je uvedené) zahrnutej populácie štúdie. Výsledky boli importované do Endnote X7 a duplikáty boli odstránené.
Výsledky vyhľadávania, analýzy a hodnotenie kvality
Obrázok 1 znázorňuje proces vyhľadávania literatúry. Počiatočné vyhľadávanie identifikovalo 3286 článkov, z ktorých 35 spĺňalo kritériá zaradenia. Informácie z každého článku boli usporiadané do prehľadovej tabuľky (tabuľka 1), aby sa zhrnuli zistenia zahrnutých dokumentov. Informácie sa uvádzajú v rámci dvoch vybraných skupín bolesti hlavy a v rámci každej jednotlivej profesie MT – chiropraxe, fyzioterapia, osteopatia a masážna terapia – kde boli k dispozícii dostatočné podrobnosti.
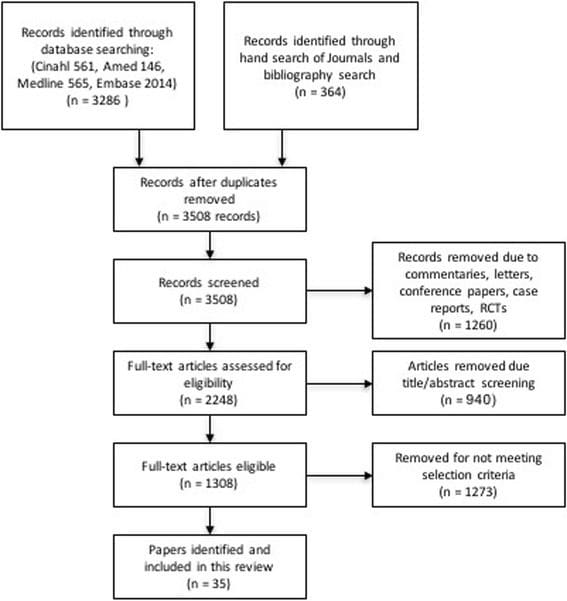
Obrázok 1: Vývojový diagram výberu štúdie.
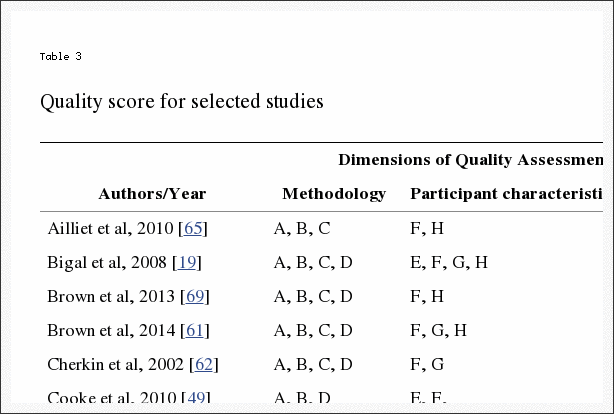
Hodnotenie kvality článkov identifikovaných na preskúmanie sa uskutočnilo pomocou systému bodovania kvality (tabuľka 2) vyvinutého na kritické hodnotenie zdravotníckej literatúry používanej na prevalenciu a výskyt zdravotných problémov [42] upraveného z podobných štúdií [43�45]. . Tento systém bodovania bol použiteľný pre väčšinu návrhov štúdií zahŕňajúcich prieskumy a štruktúrované rozhovory založené na prieskumoch (29 z 35 prác), ale nebol použiteľný pre malý počet zahrnutých štúdií založených na klinických záznamoch, sekundárnej analýze alebo charakteristikách odborníka.
Dvaja samostatní autori (CM a JA) nezávisle vyhľadávali a hodnotili články. Výsledky skóre boli porovnané a všetky rozdiely boli ďalej diskutované a vyriešené všetkými autormi. Skóre kvality každého relevantného článku je uvedené v tabuľke 3.
výsledky
Kľúčové zistenia 35 článkov boli zoskupené a vyhodnotené pomocou prístupu kritického prehľadu upraveného z predchádzajúceho výskumu [46, 47]. Na základe obmedzených informácií dostupných pre iné typy bolesti hlavy sa zistenia prevalencie uvádzajú v rámci jednej z dvoch kategórií – buď ako „migréna“ pre štúdie uvádzajúce štúdie, kde populáciu tvorili prevažne alebo úplne pacienti s migrénou, alebo ako „bolesť hlavy“ pre štúdie, kde študovaná populácia bola prevažne iných typov bolesti hlavy (vrátane tenzných bolestí hlavy, klastrových bolestí hlavy, cervikogénnej bolesti hlavy) a/alebo tam, kde typ bolesti hlavy nebol jasne stanovený. Desať prác uvádzalo nálezy skúmajúce mieru prevalencie len pre kategóriu „migréna“, 18 prác uvádzalo nálezy skúmajúce prevalenciu len pre kategóriu „bolesti hlavy“ a 3 práce uvádzali nálezy pre obe kategórie. Na základe povahy dostupných informácií bolo prevalenčné užívanie kategorizované poskytovateľmi manuálnej terapie. Extrahované údaje sa potom analyzovali a syntetizovali do štyroch tematických kategórií: prevalencia; profil a motivácie pre používanie MT; súbežné použitie a poradie použitia poskytovateľov bolesti hlavy; a self-reported hodnotenie výsledkov liečby MT.
Prevalencia užívania MT
Tridsaťjeden z recenzovaných článkov s minimálnou veľkosťou vzorky (>100) uvádza zistenia týkajúce sa prevalencie užívania MT. Prevalencia chiropraktického použitia u pacientov s migrénou sa pohybovala od 1.0 do 36.2 % (priemer: 14.4 %) v rámci bežnej populácie [19�21, 48�52] a od 8.9 do 27.1 % (priemer: 18.0 %) na klinike bolesti hlavy populácie pacientov [53, 54]. Prevalencia chiropraktického použitia u tých, ktorí boli hlásení ako bolesť hlavy, sa pohybovala od 4 do 28.0 % (priemer: 12.9 %) v rámci bežnej populácie [20, 48, 51, 55�57]; sa pohybovala od 12.0 do 22.0 % (priemer: 18.6 %) v rámci populácie pacientov na klinikách bolesti hlavy/bolesti [58–60] a od 1.9 do 45.5 % (priemer: 9.8 %) v populáciách pacientov s chiropraktickou praxou [61–69].
Prevalencia používania fyzioterapie u pacientov s migrénou sa pohybovala od 9.0 do 57.0 % (priemer: 24.7 %) v rámci bežnej populácie [19, 20, 48, 52] a od 4.9 do 18.7 % (priemer: 11.8 %) v rámci kliniky na liečbu bolesti hlavy populácie pacientov [54, 70]. Prevalencia používania fyzioterapie u tých, ktorí boli hlásení ako bolesť hlavy, sa pohybovala od 12.2 do 52.0 % (priemer: 32.1 %) vo všeobecnej populácii [20, 48] a od 27.8 do 35.0 % % (priemer: 31.4 %) v populácii na klinikách bolesti hlavy/bolesti [60, 70].
Použitie masážnej terapie u pacientov s migrénou sa pohybovalo od 2.0 do 29.7 % (priemer: 15.6 %) v rámci bežnej populácie [49, 50, 71] a od 10.1 do 56.4 % (priemer: 33.9 %) v populáciách s klinikami bolesti hlavy [53, 54, 72, 73]. Použitie masáže/akupresúry u tých, ktorí boli hlásení ako bolesť hlavy v rámci populácie pacientov na klinike bolesti hlavy/bolesti, sa pohybovalo od 12.0 do 54.0 % (priemer: 32.5 %) [58�60, 70].
Použitie osteopatie u pacientov s migrénou bolo hlásené ako 1 % v rámci bežnej populácie [49]; 2.7 % v populácii pacientov s klinikou bolesti hlavy [53] a 1.7 % v populácii pacientov s osteopatiou [74]. Prevalencia bolesti hlavy bola 9 % v populácii pacientov s bolesťou hlavy/bolesť [60] a pohybovala sa od 2.7 do 10.0 % (priemer: 6.4 %) v populáciách pacientov s osteopatiou [74, 75].
Kombinovaná miera prevalencie užívania MT vo všetkých profesiách MT u pacientov s migrénou sa pohybovala od 1.0 do 57.0 % (priemer: 15.9 %) v rámci bežnej populácie; sa pohybovala od 2.7 do 56.4 % (priemer: 18.4 %) v rámci populácie pacientov s klinikou bolesti hlavy a bola hlásená ako 1.7 % v jednej populácii pacientov s MT. Kombinovaná miera prevalencie užívania MT vo všetkých profesiách MT pre tých, ktorí boli hlásení ako bolesť hlavy, sa pohybovala od 4.0 do 52.0 % (priemer: 17.7 %) v rámci bežnej populácie; sa pohybovala od 9.0 do 54.0 % (priemer: 32.3 %) v rámci populácie pacientov s klinikou bolesti hlavy a od 1.9 do 45.5 % (priemer: 9.25 %) v rámci populácie pacientov s MT.
Profil a motivácia pre použitie MT
Zatiaľ čo sociodemografické profily pacientov neboli hlásené v rámci populácií s bolesťou hlavy, ktoré používali výlučne MT, niekoľko štúdií uvádza tieto zistenia, kde používatelia MT tvorili významné percento nemedicínskej liečby bolesti hlavy používanej skúmanou populáciou (rozsah 40 % � 86 % : priemer 63 %). Zatiaľ čo zistenia sa líšili podľa úrovne príjmu [58, 70] a úrovne vzdelania, [70, 72, 73] táto skupina pacientov bola s väčšou pravdepodobnosťou starší [70, 72], ženy [20], mali vyššiu mieru komorbidít. stavov [58, 70, 76] a vyššiu mieru predchádzajúcich lekárskych návštev [20, 58, 70] v porovnaní so skupinou neužívateľov. Celkovo bolo hlásené, že táto skupina má vyššiu úroveň chronickej bolesti hlavy alebo invalidity hlavy ako neužívatelia [20, 54, 58, 70, 72, 77].
Niekoľko štúdií v rámci populácie klinickej bolesti hlavy uvádza motiváciu pacientov pre použitie doplnkovej a alternatívnej liečby bolesti hlavy, kde užívatelia MT tvorili významnú časť sledovanej populácie (rozsah 40 % � 86 %: priemer 63 %) [58, 70, 72, 78]. Z týchto štúdií bola najčastejšou motiváciou uvádzanou pacientmi štúdie „hľadanie úľavy od bolesti“ pri bolesti hlavy, čo predstavovalo 45.4 % � 84.0 % (priemer: 60.5 %) odpovedí. Druhou najčastejšou motiváciou boli obavy pacientov týkajúce sa „bezpečnosti alebo vedľajších účinkov“ lekárskej liečby bolesti hlavy, čo predstavuje 27.2 % � 53.0 % (priemer: 43.8 %) odpovedí [58, 70, 72]. �Nespokojnosť s lekárskou starostlivosťou� predstavovala 9.2 % � 35.0 % (priemer: 26.1 %) odpovedí [58, 70, 72].
Obmedzený počet recenzovaných prác (všetky z Talianska) uvádza zdroj odporúčania alebo odporúčania na liečbu bolesti hlavy MT [53, 58, 59]. Z týchto štúdií sa odporúčanie od praktického lekára k chiropraktikovi pohybovalo od 50.0 do 60.8 % (priemer: 55.7 %), zatiaľ čo odporúčanie od priateľov/príbuzných sa pohybovalo od 33.0 do 43.8 % (priemer: 38.7 %) a odporúčanie seba samého sa pohybovalo od 0 do 16.7 % (priemer: 5.6 %). V prípade masážnej terapie sa odporúčanie od praktického lekára pohybovalo od 23.2 do 50.0 % (priemer: 36.6 %), zatiaľ čo odporúčanie od priateľov/príbuzných sa pohybovalo od 38.4 do 42.3 % (priemer: 40.4 %) a odporúčanie od seba sa pohybovalo od 7.7 do 38.4 % ( priemer: 23.1 %). Pokiaľ ide o akupresúru, odporúčanie od praktického lekára sa pohybovalo od 33.0 do 50.0 % (priemer: 41.5 %), zatiaľ čo odporúčanie od priateľov/príbuzných bolo hlásených ako 50 % a odporúčanie od seba sa pohybovalo od 0 do 16.6 % (priemer: 8.3 %). Jedna štúdia uvádzala nálezy osteopatie, kde odporúčanie od praktického lekára aj od priateľov/príbuzných bolo hlásené ako 42.8 % a samoodporúčanie bolo hlásené ako 14.4 %. Celkovo bol najvyšší podiel odporúčaní v rámci týchto štúdií od praktických lekárov k chiropraktikom pre chronickú tenznú bolesť hlavy (56.2 %), klastrovú bolesť hlavy (50 %) a migrénu (60.8 %).
Súbežné používanie a poradie používania poskytovateľov bolesti hlavy a súvisiaca komunikácia používateľov MT
Niekoľko štúdií uvádza súbežné použitie liečby bolesti hlavy s doplnkovými a alternatívnymi terapiami. V tých štúdiách, kde najväčšie percento populácie pacientov boli užívatelia MT�s (rozsah 57.0 % � 86.4 %: priemer 62.8 %), [58, 70, 78] sa súbežné užívanie lekárskej starostlivosti pohybovalo medzi 29.5 % a 79.0 % ( priemer: 60.0 %) populácie pacientov s bolesťou hlavy.
Tieto štúdie ďalej uvádzajú úroveň nezverejnenia informácií o pacientoch poskytovateľom zdravotnej starostlivosti, pokiaľ ide o použitie MT na bolesť hlavy. Nezverejnenie informácií sa pohybovalo medzi 25.5 a 72.0 % (priemer: 52.6 %) populácie pacientov, pričom najčastejším dôvodom nezverejnenia bol lekár „nikdy sa nepýtajúci“ v rozsahu od 37.0 do 80.0 % (priemer: 58.5 %) . Potom nasledovalo presvedčenie pacienta, že „nie je dôležité, aby lekár vedel“ alebo „nezáležalo na tom, čo sa týka lekára“, v rozmedzí od 10.0 do 49.8 % (priemer: 30.0 %). Nasledovalo presvedčenie, že buď „lekár nebude rozumieť“, alebo „bude odrádzať“ od tejto liečby, v rozsahu od 10.0 do 13.0 % (priemer: 11.5 %) [53, 77].
Jedna veľká medzinárodná štúdia uvádza poradie typického poskytovateľa starostlivosti o bolesti hlavy porovnaním nálezov medzi niekoľkými krajinami u pacientov s migrénou [21]. Poskytovatelia primárnej starostlivosti, po ktorých nasledovali neurológovia, boli uvedení ako prví a druhí poskytovatelia liečba migrény pre takmer všetky skúmané krajiny. Jedinou výnimkou bola Austrália, kde pacienti s chronickou migrénou vyberali chiropraktikov ako typických poskytovateľov s rovnakou frekvenciou ako neurológov (14 % pre oboch), zatiaľ čo pacienti s epizodickou migrénou vyberali chiropraktikov s vyššou frekvenciou ako neurológov (13 % oproti 5 %). V porovnaní s tým boli chiropraktici vybraní ako typický poskytovateľ pre pacientov s chronickou migrénou o 10 % v USA a Kanade, 1 % v Nemecku a 0 % v Spojenom kráľovstve a Francúzsku. Chiropraktici boli vybraní ako typický poskytovateľ pre pacientov s epizodickou migrénou 7 % v USA, 6 % v Nemecku, 4 % v Kanade a 1 % v Spojenom kráľovstve a Francúzsku.
Samostatne uvádzaná účinnosť výsledkov liečby MT
Niekoľko populačných štúdií bolesti hlavy a klinickej štúdie bolesti poskytuje zistenia o vlastnej účinnosti liečby MT bolesti hlavy. V prípade chiropraxe sa pacientom, ktorí sami hlásili čiastočne účinnú alebo plne účinnú úľavu od bolesti hlavy, pohybovalo od 27.0 do 82.0 % (priemer: 45.0 %) [53, 58 – 60, 78]. Pokiaľ ide o masážnu terapiu, pacient sám hlásil čiastočne účinnú alebo plne účinnú úľavu od bolesti hlavy v rozmedzí od 33.0 do 64.5 % (priemer: 45.2 %)[53, 58, 60, 73, 78] a v prípade akupresúry sa pohyboval od 33.4 do 50.0 % (priemer: 44.5 %) [53, 58, 59]. V prípade osteopatie a fyzioterapie jedna štúdia uvádza účinnosť 17 a 36 % [60].
Keď sa výsledky skombinujú vo všetkých profesiách MT, vykazovanie MT ako čiastočne alebo úplne efektívne sa pohybovalo od 17.0 do 82.0 % (priemer 42.5 %) [53, 58-60, 73, 78]. Okrem toho jedna všeobecná populačná štúdia poskytuje zistenia o účinnosti chiropraxe a fyzioterapie 25.6 % a 25.1 % u pacientov s primárnou chronickou bolesťou hlavy a 38 % a 38 % u pacientov so sekundárnou chronickou bolesťou hlavy [79].
Diskusia
Tento dokument poskytuje prvý kritický integračný prehľad o prevalencii a kľúčových faktoroch spojených s použitím liečby MT na bolesti hlavy v rámci recenzovanej literatúry. Zatiaľ čo metodologické obmedzenia štúdie a nedostatok údajov bránia vyvodeniu silných záverov, tieto zistenia zvyšujú povedomie o otázkach dôležitých pre tvorcov politík, pedagógov, poskytovateľov bolesti hlavy a budúci výskum.
V našom prehľade sa zistilo, že používanie MT bolo vo všeobecnosti vyššie v rámci populácií na klinikách s lekárskou bolesťou hlavy v porovnaní so všeobecnými populáciami. Využitie jednotlivých poskytovateľov MT sa však medzi rôznymi regiónmi líši a je to pravdepodobne spôsobené mnohými faktormi vrátane rozdielov v prístupe verejnosti, financovaní zdravotnej starostlivosti a dostupnosti poskytovateľov MT. Napríklad použitie fyzioterapie pri niektorých typoch bolesti hlavy môže byť relatívne vyššie v častiach Európy [20, 60], zatiaľ čo používanie chiropraktikov pri niektorých typoch bolesti hlavy môže byť relatívne vyššie v Austrálii a USA [19, 21]. Celkovo sa zdá, že prevalencia používania MT na bolesť hlavy je podstatná a pravdepodobne je to najbežnejší typ fyzikálnej terapie používanej na bolesť hlavy v mnohých krajinách [19�21, 49]. Na meranie prevalencie používania MT naprieč rôznymi typmi a podtypmi bolesti hlavy je potrebných viac vysokokvalitných epidemiologických štúdií, a to v rámci všeobecnej populácie aj klinických populácií.
Okrem prevalencie sú údaje o tom, kto, ako a prečo pacienti s bolesťou hlavy vyhľadávajú MT, obmedzenejšie. Z dostupných informácií však vyplýva, že potreby zdravotnej starostlivosti u pacientov s MT bolesťami hlavy môžu byť svojou povahou zložitejšie a multidisciplinárne v porovnaní s tými, ktorí sú v bežnej lekárskej starostlivosti samostatne. Sociodemografické zistenia naznačujú, že užívatelia MT a iných doplnkových a alternatívnych terapií majú vyššiu úroveň invalidity a chronicity bolesti hlavy v porovnaní s neužívateľmi. Toto zistenie môže korelovať s vyššou prevalenciou používateľov MT v populáciách s klinikami bolesti hlavy a s históriou viacerých lekárskych stretnutí. To môže mať dôsledky aj pre budúce návrhy MT štúdií, pokiaľ ide o výber subjektov skúšania z vnútorných verzus vonkajších klinických prostredí MT a rozhodnutia testovať jednotlivé MT intervencie oproti MT v kombinácii s inými intervenciami.
Obmedzené informácie naznačujú, že pluralistický prístup k používaniu lekárskych a nemedicínskych liekov na liečbu bolesti hlavy, ako je MT, je bežný. Zatiaľ čo zistenia naznačujú, že MT sa hľadá najčastejšie z dôvodov hľadania úľavy od bolesti hlavy, dôkazy na podporu účinnosti MT na úľavu od bolesti hlavy sú stále obmedzené. Poskytovatelia MT musia mať na pamäti kvalitu dôkazov pre danú intervenciu pre danú poruchu hlavy a informovať pacientov, kde sú dostupné účinnejšie alebo bezpečnejšie liečebné intervencie. Na posúdenie týchto terapií individuálne a prostredníctvom multimodálnych prístupov je potrebný ďalší výskum a štúdie zahŕňajúce dlhodobé sledovanie.
Informácie obmedzené na Taliansko naznačujú, že odporúčanie praktických lekárov na liečbu bolesti hlavy MT môže byť v niektorých regiónoch bežné, zatiaľ čo je menej pravdepodobné, že sa to rozšíri vzhľadom na problém nezverejnenia informácií lekárom lekárom o používaní tejto liečby v iných štúdiách. Kvalitná zdravotná starostlivosť si vyžaduje otvorenú a transparentnú komunikáciu medzi pacientmi a poskytovateľmi a medzi samotnými poskytovateľmi. Nezverejnenie informácií môže nepriaznivo ovplyvniť medicínsky manažment, ak nereagujúci pacienti vyžadujú ďalšie diagnostické vyšetrenia [80] alebo implementáciu účinnejších prístupov k liečbe bolesti hlavy [81] alebo zabráni diskusii za okolností, kedy môže byť MT kontraindikovaná [82]. Primárni poskytovatelia bolesti hlavy môžu mať prospech z venovania osobitnej pozornosti možnosti nezverejnenia nelekárskych spôsobov liečby bolesti hlavy. Otvorená diskusia medzi poskytovateľmi a pacientmi o použití MT pri bolestiach hlavy a súvisiacich výsledkoch môže zlepšiť celkovú starostlivosť o pacienta.
Budúci výskum
Napriek silnej potrebe kvalitnejšieho výskumu na posúdenie účinnosti MT ako liečby bolesti hlavy, podstatné používanie MT upriamuje pozornosť na potrebu väčšieho výskumu verejného zdravia a zdravotníckych služieb v tejto oblasti manažmentu bolesti hlavy. Potreba tohto typu výskumu bola identifikovaná v nedávnej globálnej správe o využívaní zdrojov zdravotnej starostlivosti v súvislosti s bolesťami hlavy [18]. Rozširovanie týchto informácií môže viesť k zlepšeniu zdravotnej politiky a poskytovania zdravotníckych služieb.
Podstatné používanie fyzikálnych terapií, ako je MT, bolo nedostatočne hlásené v mnohých národných prieskumoch, ktoré uvádzajú využitie zdravotnej starostlivosti súvisiacej s bolesťou hlavy [3, 5, 83�85]. Bez ohľadu na to, úloha fyzikálnych terapií v manažmente bolesti hlavy sa naďalej hodnotí, často v rámci bežných a integrovaných nastavení manažmentu bolesti hlavy [86�89]. Pokračovanie v tomto výskume môže podporiť naše chápanie účinnosti a výsledkov spojených s multidisciplinárnejším prístupom k liečbe bolesti hlavy.
Okrem toho je potrebný ďalší výskum na pochopenie ciest využívania zdravotnej starostlivosti spojených s tými pacientmi, ktorí používajú MT pri liečbe bolesti hlavy. Málo sa vie o sociodemografickom pozadí, typoch bolestí hlavy, úrovni invalidity bolesti hlavy a komorbiditách bežnejších pre túto populáciu pacientov. Takéto informácie môžu zase poskytnúť poznatky, ktoré môžu byť cenné pre klinické rozhodovanie poskytovateľov a ich vzdelávanie.
Obmedzenia
Dizajn a zistenia našej recenzie majú množstvo obmedzení. Dizajn recenzie bol obmedzený len na vyhľadávanie v časopisoch v anglickom jazyku. V dôsledku toho možno vynechal nejaký výskum na túto tému. Zatiaľ čo systém hodnotenia kvality prijatý pre toto preskúmanie vyžaduje ďalšie overenie, údaje, ktoré sme zhromaždili, boli obmedzené nízkou až strednou kvalitou dostupných dokumentov, ktoré dosahovali priemerne 6.4 z 10 bodov (tabuľka 3). Nízke skóre bolo do značnej miery spôsobené významnými metodologickými problémami a malou veľkosťou vzorky spojenou s väčšinou zozbieraných prác. Veľká časť údajov o tejto téme bola svojou povahou heterogénna (telefónne, poštové prieskumy a osobné rozhovory). Chýbali overené dotazníky pre lekárov a pacientov na oznamovanie zistení, ako sú otázky o prevalencii, kde sa použité časové rámce líšili medzi „aktuálne“, „posledných 12 mesiacov“ a „niekedy“.
Údaje o prevalencii používania MT na bolesť hlavy boli obmedzené najmä v rámci jednotlivých populácií poskytovateľov MT v porovnaní s údajmi zistenými vo všeobecnej populácii a populáciách klinických pacientov s bolesťou hlavy. Mnohé štúdie hodnotili použitie MT na bolesť hlavy bez identifikácie typov bolesti hlavy. Iba jedna štúdia v populácii MT uvádza percento pacientov navštevujúcich iba migrénu (osteopatia). Prevalencia používania MT na bolesť hlavy bola hlásená najviac v štúdiách populácie chiropraktických pacientov, avšak informácie o typoch bolesti hlavy boli obmedzené. Nenašli sme žiadne štúdie uvádzajúce prevalenciu pacientov s bolesťami hlavy v rámci populácie pacientov s fyzioterapiou alebo masážou pomocou našich hľadaných výrazov.
Nedostatok údajov pre niektoré témy si vyžiadal poskytnutie zistení združených s používateľmi iných poskytovateľov služieb bolesti hlavy, ktorí nie sú medicínsky. Údaje v mnohých geografických regiónoch boli veľmi obmedzené, pričom najobmedzenejšie údaje boli o zdroji odporúčaní poskytovateľom MT bolesti hlavy (tri dokumenty len z Talianska). Tieto obmedzenia podporujú požiadavku, aby sa viac výskumu zameralo výlučne na populácie MT a rôzne regionálne oblasti predtým, ako bude možné vyvodiť presvedčivé závery.
záver
Potreby ľudí s poruchami hlavy môžu byť komplexného a multidisciplinárneho charakteru. Okrem klinického výskumu je potrebný kvalitnejší výskum v oblasti verejného zdravia a zdravotníckych služieb na meranie a skúmanie množstva otázok dôležitých pre poskytovanie a používanie MT v rámci liečby bolesti hlavy. Keďže u mnohých ľudí trpiacich opakujúcimi sa bolesťami hlavy stále zostávajú nenaplnené potreby, lekári by si mali byť vedomí používania MT a zostať otvorení diskusii o tomto prístupe k liečbe bolesti hlavy, aby sa zabezpečila väčšia bezpečnosť, účinnosť a koordinácia starostlivosti o bolesti hlavy.
Poďakovanie
Nepoužiteľné.
Financovanie
Tento výskum nezískal žiadny konkrétny grant od žiadnej financujúcej agentúry vo verejnom, komerčnom alebo neziskovom sektore, zatiaľ čo prvý autor tohto článku dostáva štipendium PhD, ktoré poskytuje Austrálska asociácia chiropraktikov.
Dostupnosť údajov a materiálov
Neaplikovateľné (všetky údaje sú uvedené v článku).
Príspevky autorov
Papier navrhli CM, JA a DS. CM vykonala rešerš literatúry, zber údajov a výber. CM a DS poskytli analýzu a interpretáciu. CM a JA napísali návrhy. Všetci autori prispeli ku kritickej recenzii a intelektuálnemu obsahu. Všetci autori prečítali a schválili konečný rukopis.
Konkurenčných záujmov
Autori vyhlasujú, že nemajú konkurenčné záujmy.
Súhlas so zverejnením
Nepoužiteľné.
Etický súhlas a súhlas s účasťou
Nepoužiteľné.
Poznámka vydavateľa
Spoločnosť Springer Nature zostáva neutrálna, pokiaľ ide o jurisdikčné tvrdenia v publikovaných mapách a inštitucionálnych vzťahoch.
Skratky
- MT Manuálna terapia
- EMG elektromyografie
Informácie o prispievateľovi
Ncbi.nlm.nih.gov/pmc/articles/PMC5364599/

Pohľad Dr. Alexa Jimeneza
Ohromujúcich 15 % populácie trpí migrénami, vyčerpávajúcim stavom, ktorý ovplyvňuje schopnosť jednotlivca zapojiť sa do každodenných činností. Hoci to dnes výskumy veľmi nepochopia, verím, že bolesť pri migréne môže byť príznakom oveľa väčšieho základného zdravotného problému. Lumbálne herniované platničky alebo prasknuté platničky v driekovej chrbtici sú častou príčinou bolesti dolnej časti chrbta a ischias. Keď mäkký, gélovitý stred bedrovej herniovanej platničky stlačí nervové korene dolnej časti chrbta, môže to mať za následok príznaky bolesti a nepohodlia, necitlivosť a slabosť v dolných končatinách. A čo viac, bedrový herniovaný disk môže narušiť rovnováhu štruktúry a funkcie celej chrbtice, vyvolať symptómy pozdĺž krčnej chrbtice, ktoré môžu v konečnom dôsledku spustiť migrény. Ľudia, ktorí neustále pociťujú migrenóznu bolesť, musia často svoj deň prežiť opatrne v nádeji, že sa vyhnú návalu ďalšej bolestivej epizódy. Našťastie je k dispozícii veľa metód liečby bolesti pri migréne a bedrovej herniácie disku, ktoré pomáhajú zlepšovať, ako aj zvládať symptómy. Pred chirurgickými zákrokmi možno zvážiť aj iné možnosti liečby.
Chirurgická verzus neoperačná liečba herniácie bedrovej platničky: osemročné výsledky štúdie výsledkov výskumu pacientov s chrbticou (SPORT)
abstraktné
Študovať dizajn
Súbežné prospektívne randomizované a observačné kohortové štúdie.
Objektívne
Posúdiť 8-ročné výsledky operácie vs. neoperačná starostlivosť.
Súhrn podkladových údajov
Hoci randomizované štúdie preukázali malé krátkodobé rozdiely v prospech chirurgického zákroku, dlhodobé výsledky porovnávajúce chirurgickú a neoperačnú liečbu zostávajú kontroverzné.
Metódy
Chirurgickí kandidáti s zobrazovaním potvrdenou herniou bedrovej medzistavcovej platničky, ktorí spĺňajú kritériá oprávnenosti SPORT, boli zaradení do prospektívnych randomizovaných (501 účastníkov) a pozorovacích kohort (743 účastníkov) na 13 klinikách chrbtice v 11 štátoch USA. Intervencie boli štandardná otvorená discektómia oproti bežnej neoperačnej starostlivosti. Hlavnými výslednými mierami boli zmeny oproti východiskovej hodnote v škálach SF-36 Telesná bolesť (BP) a Fyzická funkcia (PF) a modifikovaný Oswestry Disability Index (ODI – verzia AAOS/Modemy) hodnotené po 6 týždňoch, 3 a 6 mesiacoch a každoročne potom.
výsledky
Výhody chirurgického zákroku boli pozorované v analýzach zámeru liečby pre randomizovanú kohortu pre všetky primárne a sekundárne výsledky iné ako pracovný stav; avšak pri rozsiahlom nedodržiavaní pridelenej liečby (49 % pacientov priradených k neoperačnej liečbe podstúpilo chirurgický zákrok oproti 60 % pacientov priradených k chirurgickému zákroku) boli tieto pozorované účinky relatívne malé a neboli štatisticky významné pre primárne výsledky (BP, PF, ODI ). Dôležité je, že celkové porovnanie sekundárnych výsledkov bolo signifikantne väčšie s chirurgickým zákrokom v analýze zámernej liečby (obťažovanie ischias [p > 0.005], spokojnosť so symptómami [p > 0.013] a sebahodnotené zlepšenie [p > 0.013]) v dlhodobom sledovaní. Analýza po liečbe ukázala klinicky významné účinky chirurgickej liečby na primárne ukazovatele výsledku (priemerná zmena Chirurgia vs. Neoperačné; účinok liečby; 95 % CI): TK (45.3 vs. 34.4; 10.9; 7.7 až 14); PF (42.2 vs. 31.5; 10.6; 7.7 až 13.5) a ODI (≥36.2 vs. ≥24.8; ≤11.2; ≥13.6 až ≥9.1).
záver
Starostlivo vybraní pacienti, ktorí podstúpili operáciu bedrovej herniácie disku, dosiahli väčšie zlepšenie ako pacienti bez operácie; v oboch skupinách (operatívne a neoperačné) od 4 do 8 rokov došlo k malému alebo žiadnemu zhoršeniu výsledkov.
Kľúčové slová: ŠPORT, hernia medzistavcovej platničky, chirurgia, neoperačná starostlivosť, výsledky
úvod
Lumbálna discektómia na zmiernenie ischias u pacientov s herniou medzistavcovej platničky (IDH) je dobre preskúmanou a bežnou indikáciou pre operáciu chrbtice, avšak miera tejto operácie vykazuje značné geografické rozdiely.[1] Niekoľko randomizovaných štúdií a veľké prospektívne kohorty ukázali, že operácia poskytuje rýchlejšiu úľavu od bolesti a vnímané zotavenie u pacientov s herniou platničky.[2�6] Vplyv operácie na dlhodobé výsledky zostáva menej jasný.
V klasickej RCT hodnotiacej chirurgickú verzus neoperačnú liečbu lumbálnej IDH Weber et al. preukázali väčšie zlepšenie v skupine s chirurgickým zákrokom po 1 roku, ktoré bolo štatisticky významné; došlo tiež k väčšiemu zlepšeniu pri operácii po 4 rokoch, aj keď nie štatisticky významné, ale bez zjavného rozdielu vo výsledkoch po 10 rokoch.[2] Viacerí pacienti v neoperatívnej skupine však v tom čase nakoniec podstúpili operáciu, čo skomplikovalo interpretáciu dlhodobých výsledkov. Maine Lumbar Spine Study, prospektívna pozorovacia kohorta, zistila väčšie zlepšenie po jednom roku v chirurgickej skupine, ktorá sa časom zúžila, ale zostala výrazne väčšia v chirurgickej skupine pre obťažovanie ischias, fyzické funkcie a spokojnosť, ale nelíšila sa pre prácu alebo výsledky zdravotného postihnutia.[3] Tento dokument uvádza 8-ročné výsledky štúdie výsledkov výskumu chrbtice (SPORT) na základe pokračujúceho sledovania randomizovaných a pozorovacích kohort s herniou disku.
Metódy
Študovať dizajn
SPORT je randomizovaná štúdia so súbežným pozorovaním v 11 štátoch USA v 13 lekárskych centrách s multidisciplinárnymi praktikami chrbtice. Výbory ľudských subjektov v každej zúčastnenej inštitúcii schválili štandardizovaný protokol pre observačné aj randomizované kohorty. Kritériá začlenenia a vylúčenia pacienta, študijné intervencie, výsledky merania a následné postupy boli hlásené už skôr.[5�8]
Počet pacientov
Muži a ženy boli vhodní, ak mali symptómy a potvrdzujúce príznaky lumbálnej radikulopatie pretrvávajúce najmenej šesť týždňov, herniáciu disku na zodpovedajúcej úrovni a strane na zobrazovaní a boli považovaní za kandidátov na chirurgický zákrok. Obsah neoperačnej starostlivosti pred registráciou nebol v protokole vopred špecifikovaný.[5�7] Špecifické kritériá pre zaradenie a vylúčenie sú uvedené inde.[6,7]
Výskumná sestra na každom mieste identifikovala potenciálnych účastníkov, overila oprávnenosť a použila zdieľané rozhodovacie video na jednotnosť zápisu. Účastníkom bola ponúknutá možnosť zapísať sa do randomizovanej štúdie alebo do pozorovacej kohorty. Registrácia začala v marci 2000 a skončila v novembri 2004.
Študijné intervencie
Operácia bola štandardná otvorená diskektómia s vyšetrením postihnutého nervového koreňa.[7,9] Neoperačný protokol bol odporúčaný ako „obvyklá starostlivosť“, ktorá zahŕňa aspoň: aktívnu fyzikálnu terapiu, edukáciu/poradenstvo s domácim cvičením a -steroidné protizápalové lieky, ak sú tolerované. Neoperačné liečby boli individuálne pre každého pacienta a sledované prospektívne.[5�8]
Študijné opatrenia
Primárnymi koncovými bodmi boli škály telesnej bolesti (BP) a fyzických funkcií (PF) SF-36 Health Survey[10] a verzia Oswestry Disability Index (ODI)[11] pre AAOS/modemy, merané po 6 týždňoch, 3 a 6 mesiacov a potom každoročne. Ak bola operácia odložená po šiestich týždňoch, ďalšie údaje o sledovaní sa získali 6 týždňov a 3 mesiace po operácii. Sekundárne výsledky zahŕňali zlepšenie hlásené pacientom; pracovný stav; spokojnosť so súčasnými symptómami a starostlivosťou;[12] a závažnosť ischias meraná indexom obťažovania ischias.[13,14] Liečebný efekt bol definovaný ako rozdiel v priemerných zmenách oproti východiskovej hodnote medzi chirurgickými a neoperovanými skupinami.
Štatistické úvahy
Počiatočné analýzy porovnávali priemery a pomery základných charakteristík pacienta medzi randomizovanými a pozorovanými kohortami a medzi počiatočnými liečebnými ramenami jednotlivých a kombinovaných kohort. Rozsah chýbajúcich údajov a percento pacientov podstupujúcich chirurgický zákrok boli vypočítané podľa liečebného ramena pre každé plánované sledovanie. Východiskové prediktory času do chirurgickej liečby (vrátane skrížení liečby) v oboch kohortách sa stanovili pomocou postupného modelu regresie proporcionálnych rizík s kritériom zaradenia p < 0.1 pre vstup a p > 0.05 pre výstup. Prediktory chýbajúcich následných návštev v ročných intervaloch až do 8 rokov boli samostatne stanovené pomocou postupnej logistickej regresie. Základné charakteristiky, ktoré predpovedali operáciu alebo zmeškanú návštevu v akomkoľvek časovom bode, sa potom vložili do dlhodobých modelov primárnych výsledkov. Tie, ktoré zostali významné v longitudinálnych modeloch výsledkov, boli zahrnuté ako upravujúce kovariáty vo všetkých nasledujúcich modeloch longitudinálnej regresie, aby sa prispôsobili potenciálnemu zmätku v dôsledku skreslenia výberu liečby a chýbajúcich vzorcov údajov.[15] Okrem toho boli do všetkých modelov dlhodobého výsledku zahrnuté východiskový výsledok, stred, vek a pohlavie.
Primárne analýzy porovnávali chirurgickú a neoperačnú liečbu s použitím zmien oproti východiskovej hodnote pri každom sledovaní, s modelom pozdĺžnej regresie so zmiešanými účinkami vrátane náhodného individuálneho účinku na zohľadnenie korelácie medzi opakovanými meraniami u jednotlivcov. Randomizovaná kohorta bola pôvodne analyzovaná na základe zámeru liečby.[6] Kvôli kríženiu sa vykonali ďalšie analýzy založené na skutočne prijatej liečbe. V týchto analýzach ošetrenia bol indikátorom liečby časovo premenná kovariáta, ktorá umožňovala rôzne časy operácie. Časy sledovania sa merali od zaradenia do analýz zameraných na liečbu, zatiaľ čo v prípade analýzy počas liečby sa časy sledovania merali od začiatku liečby (tj čas chirurgického zákroku pre chirurgickú skupinu a čas zápis pre neoperatívnu skupinu) a základné kovariáty boli aktualizované na sledovanie bezprostredne pred operáciou. Tento postup má za následok zahrnutie všetkých zmien oproti východiskovej hodnote pred operáciou do odhadov efektu neoperačnej liečby a všetkých zmien po operácii do odhadov chirurgického efektu. Šesťbodové škály ischias a binárne výsledky boli analyzované prostredníctvom pozdĺžnych modelov založených na zovšeobecnených odhadových rovniciach[16] s lineárnymi a logit linkovými funkciami, v uvedenom poradí, s použitím rovnakých definícií intent-to-treat a upravených ako-liečených definícií ako primárnych výsledkov. Každá z randomizovaných a pozorovaných kohort sa analyzovala, aby sa získali oddelené odhady účinku liečby pri liečbe. Tieto výsledky sa porovnali pomocou Waldovho testu, aby sa súčasne otestovali všetky časy následných návštev na rozdiely v odhadovaných účinkoch liečby medzi týmito dvoma kohortami.[15] Záverečné analýzy kombinovali kohorty.
Na vyhodnotenie dvoch liečebných ramien vo všetkých časových obdobiach sa vypočítal časovo vážený priemer výsledkov (plocha pod krivkou) pre každú liečebnú skupinu pomocou odhadov v každom časovom období z modelov pozdĺžnej regresie a porovnal sa pomocou Waldovho testu. .[15]
Kaplan-Meierove odhady miery reoperácie po 8 rokoch boli vypočítané pre randomizovanú a observačnú kohortu a porovnané pomocou log-rank testu.[17,18]
Výpočty sa uskutočnili pomocou procedúr SAS PROC MIXED pre spojité dáta a PROC GENMOD pre binárne a nenormálne sekundárne výstupy (SAS verzia 9.1 Windows XP Pro, Cary, NC). Štatistická významnosť bola definovaná ako p < 0.05 na základe obojstranného testu hypotéz bez vykonania úprav pre viacnásobné porovnania. Údaje pre tieto analýzy sa zbierali do 4. februára 2013.
výsledky
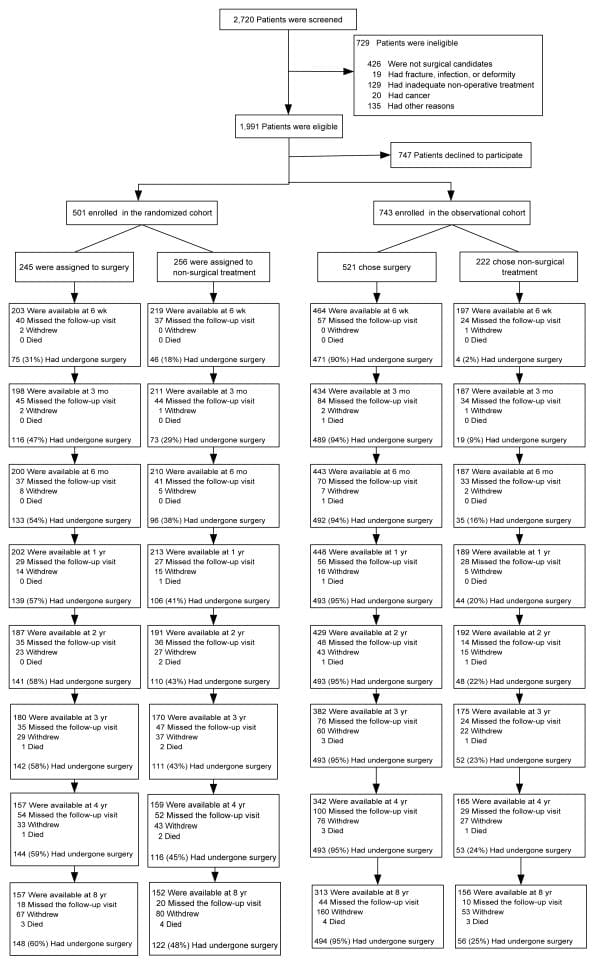
Celkovo bolo zaradených 1,244 501 účastníkov SPORT s herniou bedrovej medzistavcovej platničky (743 v randomizovanej kohorte a 1 v observačnej kohorte) (obrázok 245). V randomizovanom súbore bolo 256 priradených k chirurgickej liečbe a 57 k neoperačnej liečbe. Z tých, ktorí boli randomizovaní na operáciu, 1 % malo operáciu do 60 roka a 8 % do 41 rokov. V skupine randomizovanej na neoperačnú starostlivosť malo 1 % pacientov operáciu do 48 roka a 8 % do 521 rokov. V observačnej kohorte si 222 pacientov na začiatku zvolilo operáciu a 95 pacientov si na začiatku zvolilo neoperačnú starostlivosť. Z tých, ktorí si pôvodne zvolili operáciu, 1 % podstúpilo operáciu do 8 roka; po 12 rokoch sa 20 ďalších pacientov podrobilo primárnej operácii. Z tých, ktorí si zvolili neoperačnú liečbu, malo 1 % operáciu do 25 roka a 8 % do 820 rokov. V oboch kohortách spolu 8 pacientov podstúpilo operáciu v určitom bode počas prvých 424 rokov; 34 (8 %) zostalo neoperačných. Počas 1,192 rokov 96 1 (94 %) pôvodných zaradených absolvovalo aspoň 97 následnú návštevu a bolo zahrnutých do analýzy (randomizovaná kohorta: 63 % a pozorovacia kohorta 8 %); 1 % počiatočných účastníkov poskytlo údaje po XNUMX rokoch so stratami v dôsledku predčasných odchodov, zmeškaných návštev alebo úmrtí (obrázok XNUMX).
Charakteristika pacienta
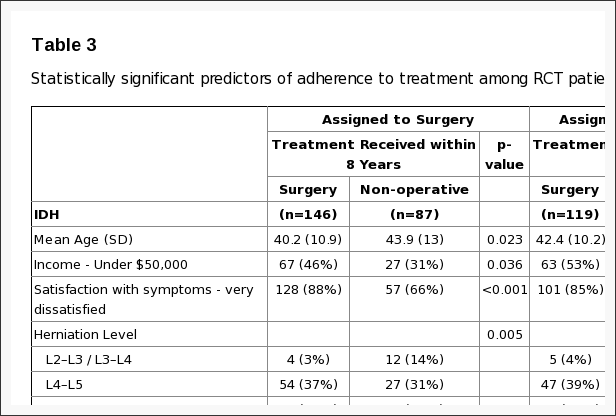
Základné charakteristiky boli uvedené už skôr a sú zhrnuté v tabuľke 1.[5,6,8] Kombinované kohorty mali celkový priemerný vek 41.7 rokov s mierne vyšším počtom mužov ako žien. Celkovo boli randomizované a pozorovacie kohorty podobné. Pacienti v observačnej kohorte však mali viac východiskového postihnutia (vyššie skóre ODI), častejšie uprednostňovali operáciu, častejšie hodnotili svoj problém ako zhoršujúci sa a mali o niečo vyššiu pravdepodobnosť senzorického deficitu. Subjekty podstupujúce chirurgický zákrok v priebehu štúdie boli: mladší; menej pravdepodobné, že bude pracovať; s väčšou pravdepodobnosťou nahlási, že dostáva odmenu pracovníka; mali silnejšiu počiatočnú bolesť a funkčné obmedzenia; menej kĺbových a iných pridružených ochorení; väčšia nespokojnosť s ich príznakmi; častejšie hodnotili svoj stav ako zhoršujúci sa pri zápise; a viac uprednostňovali operáciu. Subjekty, ktoré podstúpili operáciu, mali tiež väčšiu pravdepodobnosť pozitívneho testu na rovnú nohu, ako aj častejšie neurologické, senzorické a motorické deficity. Rádiograficky boli ich herniácie pravdepodobnejšie na úrovniach L4�5 a L5-S1 a boli umiestnené posterolaterálne.
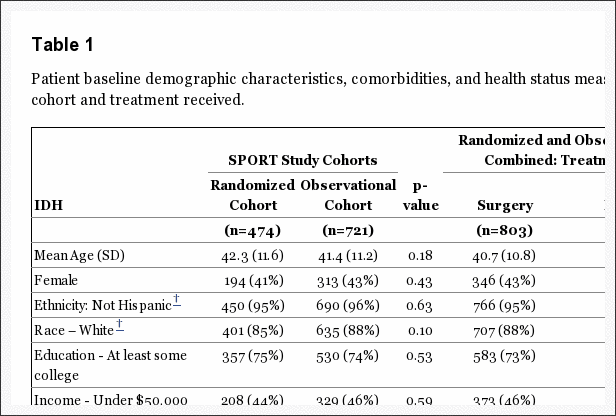
Tabuľka 1: Základné demografické charakteristiky pacienta, komorbidity a ukazovatele zdravotného stavu podľa kohorty štúdie a prijatej liečby.
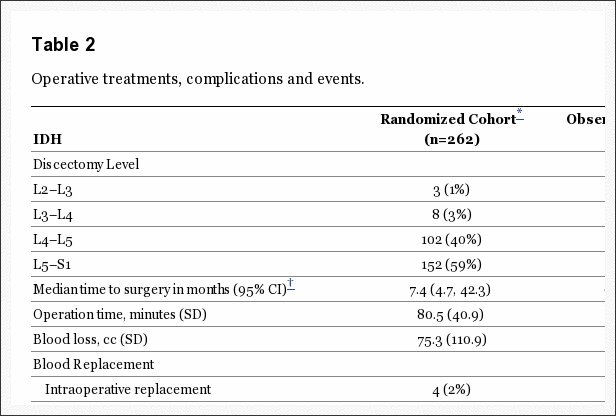
Chirurgická liečba a komplikácie
Celková chirurgická liečba a komplikácie boli medzi týmito dvoma kohortami podobné (tabuľka 2). Priemerný chirurgický čas bol o niečo dlhší v randomizovanej kohorte (80.5 minúty randomizovaní vs. 74.9 minút pozorovania, p=0.049). Priemerná strata krvi bola 75.3 cm63.2 v randomizovanej kohorte oproti 0.13 cm6 v observačnej skupine, p=3. Celkovo len 11 pacientov potrebovalo intraoperačné transfúzie. Nevyskytla sa žiadna perioperačná úmrtnosť. Najčastejšou chirurgickou komplikáciou bolo natrhnutie duralu (spolu 5 % prípadov). Reoperácia sa vyskytla spolu v 12 % prípadov do 6 rokov, 14 % do 7 rokov, 15 % do 8 rokov a 119 % do 85 rokov po operácii. Miera reoperácie sa medzi randomizovanými a pozorovanými kohortami významne nelíšila. 74 zo 87 reoperácií zaznamenalo typ reoperácie; približne 90 % z nich (XNUMX/XNUMX) bolo uvedených ako recidivujúce herniácie na rovnakej úrovni. Jedno úmrtie sa vyskytlo do XNUMX dní po operácii v súvislosti s operáciou srdca v inej inštitúcii; úmrtie bolo posúdené ako nesúvisiace a bolo nahlásené Inštitucionálnej kontrolnej rade a Rade pre monitorovanie údajov a bezpečnosti.
Cross-over
Nedodržiavanie liečebného priradenia ovplyvnilo obe liečebné ramená: pacienti sa rozhodli odložiť alebo odmietnuť operáciu v chirurgickom ramene a prešli na operáciu v neoperačnom ramene. (Obrázok 1) Štatisticky významné rozdiely medzi pacientmi, ktorí prešli do neoperačnej starostlivosti do 8 rokov od zaradenia, boli v tom, že boli starší, mali vyšší príjem, menšiu nespokojnosť so svojimi symptómami, väčšiu pravdepodobnosť hernie platničky na hornej bedrovej úrovni, s väčšou pravdepodobnosťou vyjadrili východiskovú preferenciu pre neoperačnú starostlivosť, s menšou pravdepodobnosťou vnímali svoje symptómy ako zhoršujúce sa na začiatku a mali menšiu východiskovú bolesť a invaliditu (tabuľka 3). Pacienti, ktorí prešli na operáciu do 8 rokov, boli viac nespokojní so svojimi symptómami na začiatku; s väčšou pravdepodobnosťou vnímali, že sa na začiatku zhoršujú; väčšia pravdepodobnosť, že vyjadrí základnú preferenciu pre operáciu; a mali horšiu základnú fyzickú funkciu a viac sebahodnotené postihnutie.
Hlavné účinky liečby
Analýza zámeru liečby V analýze zámeru liečby v randomizovanej kohorte všetky opatrenia počas 8 rokov uprednostňovali operáciu, ale v ukazovateľoch primárneho výsledku neboli žiadne štatisticky významné účinky liečby (tabuľka 4 a obrázok 2). V celkovom porovnaní medzi dvoma liečebnými skupinami v priebehu času (oblasť pod krivkou) boli sekundárne výsledky významne vyššie pri chirurgickom zákroku v analýze zámeru liečiť (obťažovanie ischias (p=0.005), spokojnosť s symptómy (p=0.013) a zlepšenie sebahodnotenia (p=0.013)) (obrázok 3) Zlepšenie indexu obťažovania ischias bolo tiež štatisticky významné v prospech chirurgického zákroku vo väčšine individuálnych porovnaní časových bodov (hoci nevýznamné v 6. 7) (Tabuľka 4).
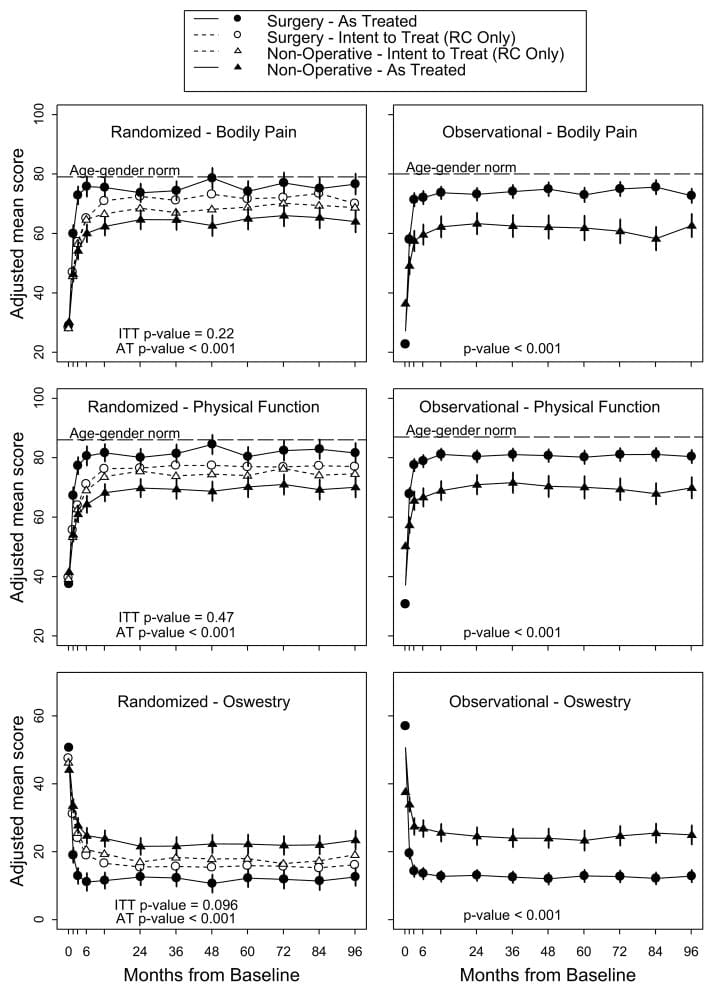
Obrázok 2: Primárne výsledky (SF-36 Telesná bolesť a fyzické funkcie a Oswestry Disability Index) v randomizovaných a observačných kohortách počas 8 rokov sledovania.
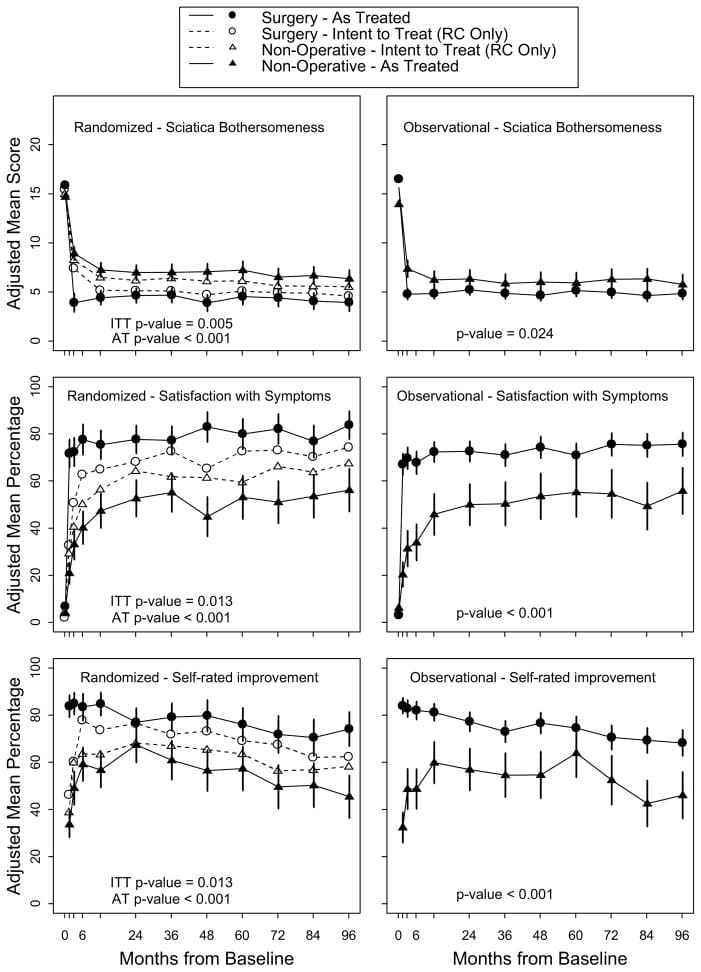
Obrázok 3: sekundárne výsledky (obťažovanie sedacieho nervu, spokojnosť so symptómami a sebahodnotené globálne zlepšenie) v randomizovaných a observačných kohortách počas 8 rokov sledovania.
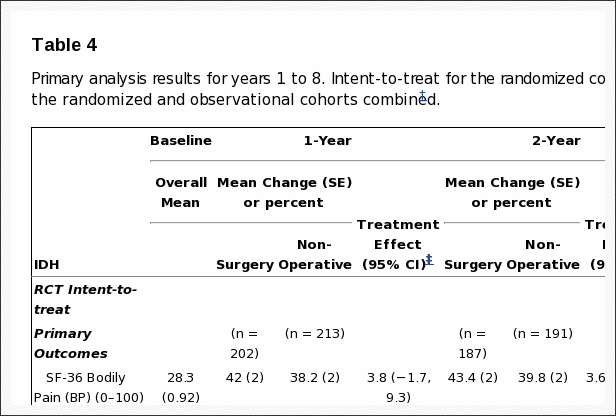
Tabuľka 4: Výsledky primárnej analýzy pre roky 1 až 8. Zámer liečby pre randomizovanú kohortu a upravené* analýzy podľa liečby, ktorá bola prijatá pre randomizované a pozorovacie kohorty v kombinácii.
Analýza po ošetrení Upravené účinky pri liečbe pozorované u randomizovaných a pozorovaných boli podobné. V súlade s tým boli kohorty spojené pre záverečné analýzy. Účinky liečby na primárne výsledky v kombinovanej analýze bez liečby boli klinicky významné a štatisticky významné po 8 rokoch: SF-36 BP 10.9 p < 0.001 (95 % CI 7.7 až 14); SF-36 PF 10.6 p<0.001 (95 % CI 7.7 až 13.5); ODI -11.3 p<0.001 (95 % CI -13.6 až -9.1) (tabuľka 4). Poznámka pod čiarou k tabuľke 4 popisuje upravujúce kovariáty vybrané pre konečný model.
Výsledky z analýzy zámernej liečby a analýzy v priebehu liečby týchto dvoch kohort sú porovnané na obrázku 2. V kombinovanej analýze boli účinky liečby štatisticky významné v prospech chirurgického zákroku pre všetky primárne a sekundárne ukazovatele výsledkov (s výnimkou práce stav, ktorý sa nelíšil medzi liečebnými skupinami) v každom časovom bode (tabuľka 4 a obrázok 3).
Strata nasledovania
Pri 8-ročnom sledovaní poskytlo údaje 63 % počiatočných účastníkov, pričom došlo k stratám v dôsledku predčasných odchodov, zmeškaných návštev alebo úmrtí. Tabuľka 5 zhrnula základné charakteristiky tých, ktorí stratili sledovanie v porovnaní s tými, ktoré zostali v štúdii po 8 rokoch. Tí, ktorí zostali v štúdii vo veku 8 rokov, boli – o niečo starší; s väčšou pravdepodobnosťou sú to ženy, biele, vysokoškolsky vzdelané a pracujúce na základnej úrovni; menej pravdepodobné, že bude zdravotne postihnutý, dostane kompenzáciu alebo fajčí; menej symptomatické na začiatku s o niečo menšou telesnou bolesťou, lepšou fyzickou funkciou, menšou invaliditou na ODI, lepším duševným zdravím a menšou obťažovaním ischias. Tieto rozdiely boli malé, ale štatisticky významné. Tabuľka 6 sumarizuje krátkodobé výsledky počas prvých 2 rokov pre tých, ktorí zostali v štúdii po 8 rokoch, v porovnaní s tými, ktorí stratili následnú kontrolu. Tí, ktorí stratili následnú kontrolu, mali v priemere horšie výsledky; toto však platilo v chirurgických aj neoperovaných skupinách s nevýznamnými rozdielmi v účinkoch liečby. Dlhodobé výsledky sú preto v priemere v oboch skupinách pravdepodobne trochu príliš optimistické, ale porovnanie medzi chirurgickými a neoperačnými výsledkami sa zdá byť pravdepodobne neobjektívne napriek dlhodobej strate sledovania.
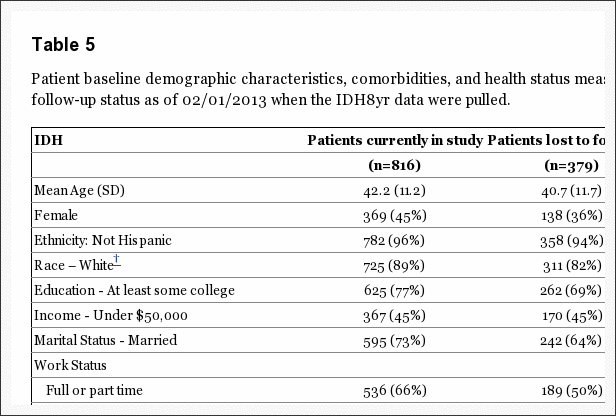
Tabuľka 5: Východiskové demografické charakteristiky pacienta, komorbidity a ukazovatele zdravotného stavu podľa stavu sledovania pacienta k 02. 01. 2013, keď boli stiahnuté údaje IDH8yr.
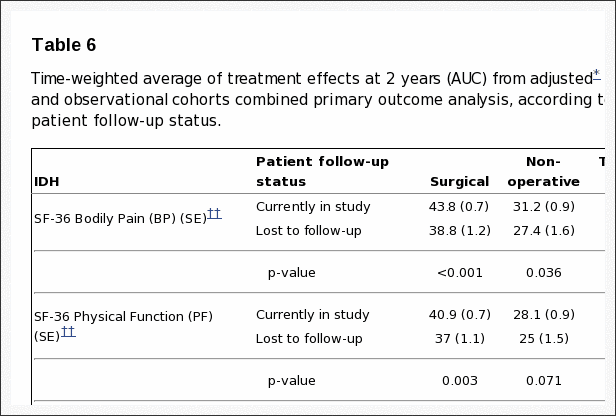
Tabuľka 6: Časovo vážený priemer účinkov liečby po 2 rokoch (AUC) z upravených* randomizovaných a pozorovaných kohort kombinovanej analýzy primárneho výsledku podľa prijatej liečby a stavu sledovania pacienta.
Diskusia
U pacientov s a herniovaný disk potvrdené zobrazovaním a symptómy nôh pretrvávajúce najmenej 6 týždňov, operácia bola lepšia ako neoperačná liečba pri zmierňovaní symptómov a zlepšovaní funkcie. V analýze bez liečby sa liečebný účinok pri chirurgickom zákroku pozoroval už po 6 týždňoch, zdalo sa, že dosiahol maximum o 6 mesiacov a pretrvával počas 8 rokov; je pozoruhodné, že skupina bez operácie sa tiež výrazne zlepšila a toto zlepšenie pretrvávalo s malým alebo žiadnym zhoršením výsledkov v oboch skupinách (operatívnych aj neoperatívnych) medzi 4. a 8. rokom. V longitudinálnej analýze zámeru liečiť všetky výsledky ukázali malé výhody pre operáciu, ale iba sekundárne výsledky obťažovania ischias, spokojnosti so symptómami a sebahodnoteného zlepšenia boli štatisticky významné. Pretrvávajúci malý prínos v skupine s chirurgickým zákrokom v priebehu času spôsobil, že celkové porovnanie so zámerom liečby je v priebehu času štatisticky významnejšie napriek vysokým úrovniam kríženia. Veľké účinky pozorované v analýze počas liečby po úpravách charakteristík pacientov s prekrížením naznačujú, že analýza zámeru liečby môže podhodnotiť skutočný účinok chirurgického zákroku, pretože možno očakávať, že zmiešanie liečebných postupov v dôsledku kríženia spôsobí zaujatosť smerom k nula v analýzach zámeru liečby.[4,19] Strata sledovania medzi pacientmi, ktorí boli na začiatku o niečo horší a s horšími krátkodobými výsledkami, pravdepodobne vedie k príliš optimistickým odhadovaným dlhodobým výsledkom v oboch operáciách a neoperatívne skupiny, ale nezaujaté odhady účinkov chirurgickej liečby.
Porovnania s inými štúdiami
Neexistujú žiadne ďalšie dlhodobé randomizované štúdie uvádzajúce rovnaké primárne ukazovatele ako SPORT. Výsledky primárnych výsledkov SPORT po 2 rokoch boli dosť podobné ako výsledky Peula et al, ale pre ďalšie porovnanie je potrebné dlhšie sledovanie štúdie Peul.[4,20] Na rozdiel od Weberovej štúdie sú rozdiely vo výsledkoch v SPORT medzi liečebnými skupinami zostal relatívne konštantný medzi 1 a 8 rokom sledovania. Jedným z faktorov tohto rozdielu môže byť citlivosť výsledných meradiel – napríklad obťažovanie ischias, ktoré sa výrazne líšilo po 8 rokoch od zámeru liečiť, môže byť citlivejším markerom úspešnosti liečby ako všeobecný miera výsledku, ktorú použili Weber et al.[2]
Dlhodobé výsledky SPORT sú podobné Maine Lumbar Spine Study (MLSS).[21] MLSS uvádzali štatisticky významne väčšie zlepšenia po 10 rokoch v obťažovaní ischias pre chirurgickú skupinu (-11.9) v porovnaní s nechirurgickými skupinami (-5.8) s liečebným účinkom -6.1 p=0.004; v SPORT bolo zlepšenie obťažovania ischias v chirurgickej skupine po 8 rokoch podobné ako pri 10-ročnom výsledku v MLSS (≥ 11), hoci neoperovaná kohorta v SPORT mala lepšie výsledky ako ich náprotivky MLSS (≥ 9.1), avšak účinok liečby v SPORT, aj keď je menší, zostal štatisticky významný (~1.5; p<0.001) v dôsledku oveľa väčšej veľkosti vzorky. Väčšie zlepšenia v neoperatívnych kohortách medzi SPORT a MLSS môžu súvisieť s rozdielmi v neoperačnej liečbe v priebehu času, rozdielmi medzi týmito dvoma kohortami od MLSS a nevyžadovalo si potvrdenie IDH zobrazovaním.
Počas 8 rokov bolo len málo dôkazov o škodlivosti pri oboch spôsoboch liečby. 8-ročná miera reoperácie bola 14.7 %, čo je menej ako 25 % uvádzaných MLSS po 10 rokoch.[22]
Obmedzenia
Aj keď sú naše výsledky upravené pre charakteristiky skrížených pacientov a kontrolu pre dôležité základné kovariáty, prezentované analýzy po ošetrení nezdieľajú silnú ochranu pred zmätením, ktorá existuje pri analýze zámeru liečby.[4�6] Avšak, Je však známe, že analýzy zámeru liečby sú zaujaté v prítomnosti nesúladu na úrovni pozorovanej v SPORT a ukázalo sa, že naše upravené analýzy poskytujú presné výsledky za primeraných predpokladov o závislosti súladu s dlhodobými výsledkami. .[23] Ďalším potenciálnym obmedzením je heterogenita neoperatívnych liečebných zásahov, o ktorých sme hovorili v našich predchádzajúcich článkoch.[5,6,8] Napokon, opotrebovanie v tejto dlhodobej štúdii znamenalo, že iba 63 % počiatočných zaradených údaje za 8 rokov so stratami v dôsledku predčasného ukončenia školskej dochádzky, zmeškaných návštev alebo úmrtí; na základe analýz na začiatku a pri krátkodobom sledovaní to pravdepodobne vedie k trochu príliš optimistickým odhadovaným dlhodobým výsledkom v oboch liečebných skupinách, ale k nezaujatému odhadu účinku chirurgickej liečby.
Závery
V analýze zameranej na liečbu boli pozorované malé, štatisticky nevýznamné účinky chirurgickej liečby pre primárne výsledky, ale štatisticky významné výhody pre obťažovanie ischias, spokojnosť so symptómami a samohodnotené zlepšenie boli pozorované až po 8 rokoch napriek vysokej úrovni liečby. cross-over. Analýza po liečbe kombinujúca randomizované a pozorovacie kohorty, ktoré starostlivo kontrolovali potenciálne mätúce základné faktory, ukázala výrazne väčšie zlepšenie bolesti, funkcie, spokojnosti a progresu vlastného hodnotenia počas 8 rokov v porovnaní s pacientmi liečenými bez operácie. Skupina, ktorá neoperovala, však v priebehu času tiež vykazovala podstatné zlepšenia, pričom 54 % uviedlo, že je spokojných so svojimi symptómami a 73 % je spokojných so starostlivosťou po 8 rokoch.
Poďakovanie
Národný inštitút artritídy a muskuloskeletálnych a kožných chorôb (U01-AR45444; P60-AR062799) a Úrad pre výskum zdravia žien, Národné inštitúty zdravia a Národný inštitút bezpečnosti a ochrany zdravia pri práci, Centrá pre choroby Na podporu tejto práce boli prijaté finančné prostriedky z grantu Kontrola a prevencia. Relevantné finančné aktivity mimo predloženej práce: poradenstvo, granty, akcie.
Táto štúdia je venovaná spomienkam Brieanny Weinsteinovej a Harryho Herkowitza, lídrov vo vlastných právach, ktorí jednoducho urobili svet lepším miestom.
poznámky pod čiarou
Medzi ďalšie komorbidity patria: mŕtvica, cukrovka, osteoporóza, rakovina, fibromyalgia, CF, PTSD, alkohol, drogová závislosť, srdce, pľúca, pečeň, obličky, krvné cievy, nervový systém, hypertenzia, migréna, úzkosť, žalúdok, črevá
Záverom možno povedať, že jedinci, ktorí trpia bolesťou migrény, vyžadujú najúčinnejší typ liečby, aby pomohli zlepšiť a tiež zvládnuť ich symptómy, najmä ak ich migrény vyvolala bedrová herniovaná platnička. Účelom nasledujúcich článkov bolo spojiť tieto dva stavy navzájom a demonštrovať výsledky vyššie uvedeného výskumu. Pred operáciou pri migrénovej bolesti a liečbe lumbálnej herniácie disku možno zvážiť rôzne možnosti liečby. Informácie s odkazom na Národné centrum pre biotechnologické informácie (NCBI). Rozsah našich informácií je obmedzený na chiropraktiku, ako aj na poranenia a stavy chrbtice. Ak chcete prediskutovať túto tému, neváhajte sa opýtať Dr. Jimeneza alebo nás kontaktujte na adrese 915-850-0900 .
Kurátorom je Dr. Alex Jimenez

Ďalšie témy: Bolesť krku
Bolesť krku je bežnou sťažnosťou, ktorá môže byť výsledkom rôznych zranení a / alebo stavov. Podľa štatistík sú zranenia pri dopravných nehodách a poranenia krčnej chrbtice jednou z najčastejších príčin bolesti krku u bežnej populácie. Počas dopravnej nehody môže náhly náraz z incidentu spôsobiť prudký náraz hlavy a krku dopredu a dozadu v akomkoľvek smere, čím sa poškodia zložité štruktúry obklopujúce krčnú chrbticu. Trauma šliach a väzov, ako aj iných tkanív na krku, môže spôsobiť bolesť krku a vyžarujúce symptómy v celom ľudskom tele.

DÔLEŽITÁ TÉMA: EXTRA EXTRA: Vy ste zdravší!
ĎALŠIE DÔLEŽITÉ TÉMY: EXTRA: Športové zranenia? | Vincent Garcia | Pacient | El Paso, TX chiropraktik
prázdny
Referencie
Zatvorte akordeón
prázdny
Referencie
Zatvorte akordeón
Informácie tu uvedené o „Liečba migrénovej bolesti a lumbálnej herniovanej platničky v El Paso, TX" nie je určený na nahradenie vzťahu jeden na jedného s kvalifikovaným zdravotníckym pracovníkom alebo licencovaným lekárom a nie je to lekárska rada. Odporúčame vám, aby ste rozhodnutia v oblasti zdravotnej starostlivosti robili na základe vášho výskumu a partnerstva s kvalifikovaným zdravotníckym pracovníkom.
Informácie o blogu a diskusie o rozsahu
Náš informačný rozsah sa obmedzuje na chiropraktické, muskuloskeletálne, fyzické lieky, wellness, prispievajúce etiologické viscerozomatické poruchy v rámci klinických prezentácií, súvisiacej somatoviscerálnej reflexnej klinickej dynamiky, subluxačných komplexov, citlivých zdravotných problémov a/alebo článkov, tém a diskusií o funkčnej medicíne.
Poskytujeme a prezentujeme klinická spolupráca so špecialistami z rôznych odborov. Každý špecialista sa riadi svojím odborným rozsahom praxe a jurisdikciou udeľovania licencií. Funkčné zdravotné a wellness protokoly používame na liečbu a podporu starostlivosti o zranenia alebo poruchy pohybového aparátu.
Naše videá, príspevky, témy, predmety a postrehy pokrývajú klinické záležitosti, problémy a témy, ktoré sa týkajú a priamo či nepriamo podporujú náš klinický rozsah praxe.*
Naša kancelária sa primerane pokúsila poskytnúť podporné citácie a identifikovala relevantnú výskumnú štúdiu alebo štúdie podporujúce naše príspevky. Na požiadanie poskytujeme kópie podporných výskumných štúdií, ktoré majú regulačné rady a verejnosť k dispozícii.
Rozumieme, že pokrývame záležitosti, ktoré si vyžadujú ďalšie vysvetlenie, ako môže pomôcť v konkrétnom pláne starostlivosti alebo v protokole liečby; na ďalšiu diskusiu o vyššie uvedenej téme sa preto môžete pokojne opýtať Dr. Alex Jimenez, DC, Alebo kontaktujte nás na adrese 915-850-0900.
Sme tu, aby sme vám a vašej rodine pomohli.
Požehnanie
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licencovaný ako doktor chiropraxe (DC) v Texas & Nové Mexiko*
Číslo licencie Texas DC TX5807, New Mexico DC Licencia č. NM-DC2182
Licencovaná ako registrovaná zdravotná sestra (RN*) in Florida
Floridská licencia RN licencia # RN9617241 (Kontrola č. 3558029)
Kompaktný stav: Viacštátna licencia: Oprávnený vykonávať prax v Štáty 40*
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Moja digitálna vizitka