Ketónové telieska sú vytvárané pečeňou a využívané ako zdroj energie, keď glukóza nie je v ľudskom tele ľahko dostupná. Dve hlavné ketónové telieska sú acetoacetát (AcAc) a 3-beta-hydroxybutyrát (3HB), zatiaľ čo acetón je tretie a najmenej zastúpené ketónové teleso. Ketóny sú vždy prítomné v krvi a ich hladina sa zvyšuje počas hladovania a dlhodobého cvičenia.�Ketogenéza je biochemický proces, ktorým organizmy produkujú ketolátky rozkladom mastných kyselín a ketogénnych aminokyselín.
Ketónové telieska vznikajú hlavne v mitochondrie pečeňových buniek. Ketogenéza nastáva, keď sú v krvi nízke hladiny glukózy, najmä po vyčerpaní iných bunkových zásob sacharidov, ako je napríklad glykogén. Tento mechanizmus sa môže vyskytnúť aj pri nedostatočnom množstve inzulínu. Produkcia ketolátok je nakoniec iniciovaná, aby sa sprístupnila energia, ktorá je uložená v ľudskom tele ako mastné kyseliny. Ketogenéza prebieha v mitochondriách, kde je nezávisle regulovaná.
Obsah
abstraktné
Metabolizmus ketolátok je ústredným uzlom fyziologickej homeostázy. V tomto prehľade diskutujeme o tom, ako ketóny slúžia na diskrétne dolaďovacie metabolické úlohy, ktoré optimalizujú výkon orgánov a organizmu v rôznych zvyškov živín a chránia pred zápalom a poranením vo viacerých orgánových systémoch. Nedávne pozorovania, ktoré sa tradične považujú za metabolické substráty zahrnuté iba v obmedzení sacharidov, podčiarkujú dôležitosť ketónových teliesok ako životne dôležitých metabolických a signalizačných mediátorov, keď sú sacharidy bohaté. Doplnením repertoáru známych terapeutických možností pre choroby nervového systému vznikli perspektívne úlohy ketónových teliesok pri rakovine, ako aj zaujímavé ochranné úlohy v srdci a pečeni, čím sa otvorili terapeutické možnosti pri obezite a kardiovaskulárnych ochoreniach. Diskutuje sa o kontroverziách v metabolizme ketónov a signalizácii s cieľom zosúladiť klasickú dogmu so súčasnými pozorovaniami.
úvod
Ketónové telieska sú životne dôležitým alternatívnym zdrojom metabolického paliva pre všetky oblasti života, eukarya, baktérie a archaea (Aneja a kol., 2002; Cahill GF Jr, 2006; Krishnakumar a kol., 2008). Metabolizmus ketónových teliesok u ľudí bol využitý ako palivo pre mozog počas epizodických období nedostatku živín. Ketónové telieska sú pretkané kľúčovými metabolickými dráhami cicavcov, ako je a-oxidácia (FAO), cyklus trikarboxylových kyselín (TCA), glukoneogenéza, de novo lipogenéza (DNL) a biosyntéza sterolov. U cicavcov sa ketónové telieska produkujú prevažne v pečeni z acetyl-CoA odvodeného od FAO a sú transportované do extrahepatálnych tkanív na terminálnu oxidáciu. Táto fyziológia poskytuje alternatívne palivo, ktoré je umocnené relatívne krátkymi obdobiami pôstu, čo zvyšuje dostupnosť mastných kyselín a znižuje dostupnosť sacharidov (Cahill GF Jr, 2006; McGarry a Foster, 1980; Robinson a Williamson, 1980). Oxidácia ketolátok sa stáva významným prispievateľom k celkovému energetickému metabolizmu cicavcov v extrahepatálnych tkanivách v nespočetných fyziologických stavoch, vrátane hladovania, hladovania, novorodeneckého obdobia, po cvičení, tehotenstva a dodržiavania diét s nízkym obsahom sacharidov. Koncentrácie celkových ketolátok v obehu u zdravých dospelých ľudí normálne vykazujú cirkadiánne oscilácie medzi približne 100–250 �M, stúpajú na ~ 1 mM po dlhšom cvičení alebo 24 hodinách hladovania a môžu sa akumulovať až na 20 mM pri patologických stavoch, ako je diabetická ketoacidóza ( Cahill GF Jr., 2006; Johnson a kol., 1969b; Koeslag a kol., 1980; Robinson a Williamson, 1980; Wildenhoff a kol., 1974). Ľudská pečeň produkuje až 300 g ketolátok za deň (Balasse a Fery, 1989), ktoré sa podieľajú 5 – 20 % na celkovom výdaji energie v stave sýtosti, hladovania a hladovania (Balasse a kol., 1978; Cox a kol. al., 2016).
Nedávne štúdie teraz zdôrazňujú nevyhnutné úlohy ketónových teliesok v metabolizme cicavčích buniek, homeostáze a signalizácii v rámci širokej škály fyziologických a patologických stavov. Okrem toho, že slúžia ako energetické palivá pre extrahepatálne tkanivá, ako je mozog, srdce alebo kostrový sval, zohrávajú ketónové telieska kľúčovú úlohu ako signalizačné mediátory, hnacie sily proteínovej posttranslačnej modifikácie (PTM) a modulátory zápalu a oxidačného stresu. V tomto prehľade poskytujeme klasický aj moderný pohľad na pleiotropné úlohy ketolátok a ich metabolizmus.
Prehľad metabolizmu ketónov v tele
Rýchlosť hepatálnej ketogenézy je riadená sériou fyziologických a biochemických premien tuku. Primárne regulátory zahŕňajú lipolýzu mastných kyselín z triacylglycerolov, transport do a cez plazmatickú membránu hepatocytov, transport do mitochondrií cez karnitín palmitoyltransferázu 1 (CPT1), β-oxidačnú špirálu, aktivitu cyklu TCA a stredné koncentrácie, redox potenciál a hormonálne regulátory z týchto procesov, predovšetkým glukagón a inzulín [prehľad v (Arias a kol., 1995; Ayte a kol., 1993; Ehara a kol., 2015; Ferre a kol., 1983; Kahn a kol., 2005; McGarry a Foster , 1980; Williamson a kol., 1969)]. Klasicky je ketogenéza vnímaná ako prelievacia dráha, v ktorej acetyl-CoA odvodený od a-oxidácie prevyšuje aktivitu citrátsyntázy a/alebo dostupnosť oxaloacetátu pre kondenzáciu za vzniku citrátu. Medziprodukty s tromi uhlíkmi vykazujú anti-ketogénnu aktivitu, pravdepodobne kvôli ich schopnosti rozširovať zásobu oxaloacetátu na spotrebu acetyl-CoA, ale samotná koncentrácia acetyl-CoA v pečeni neurčuje ketogénnu rýchlosť (Foster, 1967; Rawat a Menahan, 1975; Williamson a kol., 1969). Regulácia ketogenézy hormonálnymi, transkripčnými a posttranslačnými udalosťami spolu podporuje názor, že molekulárne mechanizmy, ktoré dolaďujú ketogénnu rýchlosť, zostávajú neúplne pochopené (pozri Regulácia HMGCS2 a SCOT/OXCT1).
Ketogenéza sa vyskytuje primárne v pečeňovej mitochondriálnej matrici rýchlosťou úmernou celkovej oxidácii tukov. Po transporte acylových reťazcov cez mitochondriálne membrány a y-oxidácii katalyzuje mitochondriálna izoforma 3-hydroxymetylglutaryl-CoA syntázy (HMGCS2) osud, ktorý spôsobí kondenzáciu acetoacetyl-CoA (AcAc-CoA) a acetyl-CoA za vzniku HMG-CoA. (Obr. 1A). HMG-CoA lyáza (HMGCL) štiepi HMG-CoA za uvoľnenia acetyl-CoA a acetoacetátu (AcAc), ktorý sa redukuje na d-a-hydroxybutyrát (d-pOHB) mitochondriálnou d-pOHB dehydrogenázou závislou od fosfatidylcholínu ( BDH1) v takmer rovnovážnej reakcii spojenej s NAD+/NADH (Bock a Fleischer, 1975; LEHNINGER a kol., 1960). Rovnovážna konštanta BDH1 uprednostňuje produkciu d-?OHB, ale pomer ketolátok AcAc/d-?OHB je priamo úmerný pomeru mitochondriálnych NAD+/NADH, a teda aktivita oxidoreduktázy BDH1 moduluje mitochondriálny redoxný potenciál (Krebs et al., 1969; Williamson a kol., 1967). AcAc môže tiež spontánne dekarboxylovať na acetón (Pedersen, 1929), zdroj sladkého zápachu u ľudí trpiacich ketoacidózou (tj celkové ketolátky v sére > ~7 mM; AcAc pKa 3.6, AOHB pKa 4.7). Mechanizmy, ktorými sú ketónové telieska transportované cez vnútornú membránu mitochondrií, nie sú známe, ale AcAc/d-?OHB sa z buniek uvoľňujú prostredníctvom monokarboxylátových transportérov (u cicavcov MCT 1 a 2, tiež známe ako nosiče rozpustenej látky 16A členovia rodiny 1 a 7) a transportované v obehu do extrahepatálnych tkanív na terminálnu oxidáciu (Cotter a kol., 2011; Halestrap a Wilson, 2012; Halestrap, 2012; Hugo a kol., 2012). Koncentrácie cirkulujúcich ketolátok sú vyššie ako koncentrácie v extrahepatálnych tkanivách (Harrison a Long, 1940), čo naznačuje, že ketolátky sú transportované po koncentračnom gradiente. Mutácie straty funkcie v MCT1 sú spojené so spontánnymi záchvatmi ketoacidózy, čo naznačuje kritickú úlohu pri importe ketolátok.
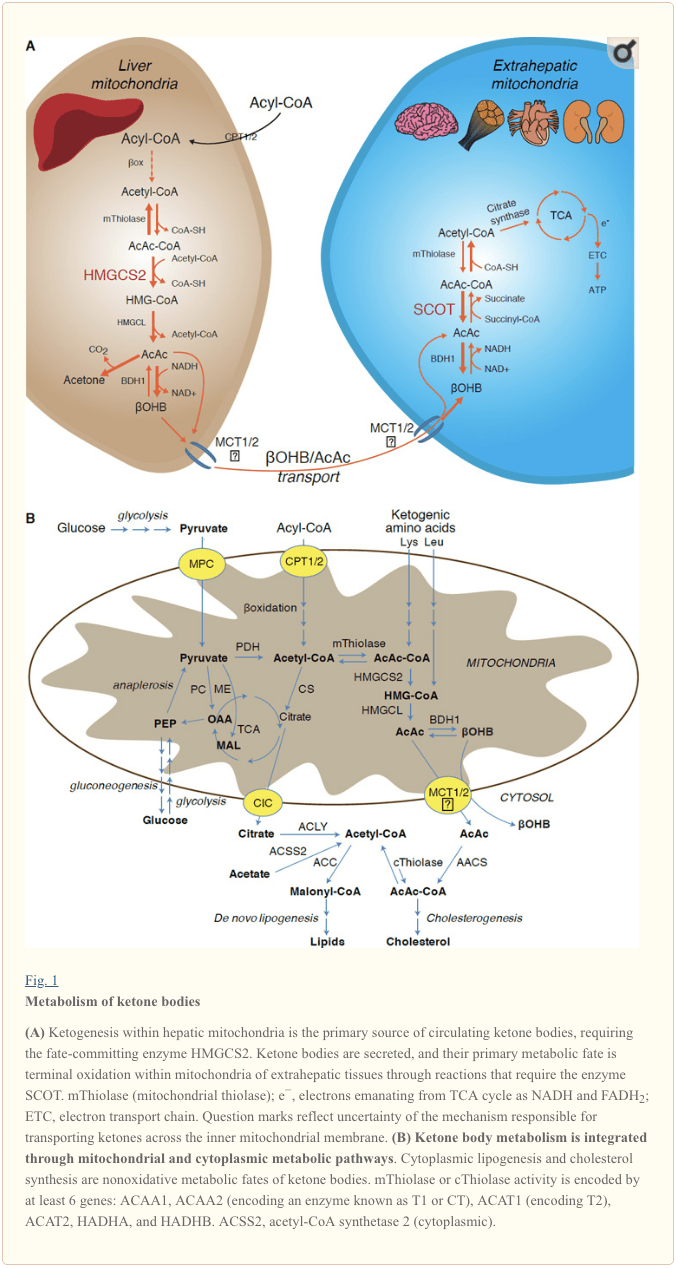
� S výnimkou potenciálneho odklonu ketolátok na neoxidačné osudy (pozri Neoxidačné metabolické osudy ketolátok), hepatocyty nemajú schopnosť metabolizovať ketolátky, ktoré produkujú. Ketónové telieska syntetizované de novo pečeňou sú (i) katabolizované v mitochondriách extrahepatálnych tkanív na acetyl-CoA, ktorý je dostupný pre TCA cyklus na terminálnu oxidáciu (obr. 1A), (ii) odklonený do dráh lipogenézy alebo syntézy sterolov ( Obr. 1B), alebo (iii) vylučované močom. Ako alternatívne energetické palivo sú ketónové telieska horlivo oxidované v srdci, kostrových svaloch a mozgu (Balasse a Fery, 1989; Bentourkia a kol., 2009; Owen a kol., 1967; Reichard a kol., 1974; Sultan, 1988 ). Extrahepatálny mitochondriálny BDH1 katalyzuje prvú reakciu oxidácie aOHB a premieňa ho späť na AcAc (LEHNINGER a kol., 1960; Sandermann a kol., 1986). Cytoplazmatická d-POHB-dehydrogenáza (BDH2) s iba 20% sekvenčnou identitou s BDH1 má vysokú Km pre ketónové telieska a tiež hrá úlohu v homeostáze železa (Davuluri et al., 2016; Guo et al., 2006) . V extrahepatálnej mitochondriálnej matrici sa AcAc aktivuje na AcAc-CoA prostredníctvom výmeny CoA-skupiny zo sukcinyl-CoA v reakcii katalyzovanej jedinečnou cicavčou CoA transferázou, sukcinyl-CoA:3-oxoacid-CoA transferázou (SCOT, CoA transferáza; kódovaný OXCT1), prostredníctvom takmer rovnovážnej reakcie. Voľná energia uvoľnená hydrolýzou AcAc-CoA je väčšia ako energia sukcinyl-CoA, čo podporuje tvorbu AcAc. Oxidačný tok ketolátok teda nastáva v dôsledku hromadného pôsobenia: hojný prísun AcAc a rýchla spotreba acetyl-CoA prostredníctvom citrátsyntázy podporuje tvorbu AcAc-CoA (+ sukcinát) pomocou SCOT. Predovšetkým, na rozdiel od glukózy (hexokinázy) a mastných kyselín (acyl-CoA syntetázy), aktivácia ketolátok (SCOT) do oxidovateľnej formy nevyžaduje investíciu ATP. Reverzibilná AcAc-CoA tiolázová reakcia [katalyzovaná ktoroukoľvek zo štyroch mitochondriálnych tioláz kódovaných buď ACAA2 (kódujúca enzým známy ako T1 alebo CT), ACAT1 (kódujúca T2), HADHA alebo HADHB] poskytuje dve molekuly acetyl-CoA, ktoré vstupujú do cyklu TCA (Hersh a Jencks, 1967; Stern a kol., 1956; Williamson a kol., 1971). Počas ketóz (tj celkové sérové ketóny > 500 µM) sa ketolátky stávajú významnými prispievateľmi k výdaju energie a rýchlo sa využívajú v tkanivách, kým nedôjde k absorpcii alebo nasýteniu oxidáciou (Balasse a kol., 1978; Balasse a Fery, 1989 Edmond a kol., 1987). Veľmi malá časť ketolátok pochádzajúcich z pečene sa dá ľahko merať v moči a rýchlosť využitia a reabsorpcie obličkami je úmerná koncentrácii v obehu (Goldstein, 1987; Robinson a Williamson, 1980). Počas vysoko ketotických stavov (> 1 mM v plazme) slúži ketonúria ako semikvantitatívny reportér ketózy, hoci väčšina klinických testov ketolátok v moči deteguje AcAc, ale nie ?OHB (Klocker et al., 2013).
Ketogénne substráty a ich vplyv na metabolizmus hepatocytov
Ketogénne substráty zahŕňajú mastné kyseliny a aminokyseliny (obr. 1B). Katabolizmus aminokyselín, najmä leucínu, vytvára asi 4 % ketolátok v postabsorpčnom stave (Thomas et al., 1982). Takže zásoba substrátu acetyl-CoA na tvorbu ketónových teliesok pochádza hlavne z mastných kyselín, pretože počas stavov zníženého prísunu sacharidov vstupuje pyruvát do pečeňového cyklu TCA primárne cez anaplerózu, tj ATP-dependentnú karboxyláciu na oxalacetát (OAA) alebo na malát (MAL), a nie oxidačnú dekarboxyláciu na acetyl-CoA (Jeoung a kol., 2012; Magnusson a kol., 1991; Merritt a kol., 2011). V pečeni glukóza a pyruvát prispievajú ku ketogenéze zanedbateľne, aj keď je dekarboxylácia pyruvátu na acetyl-CoA maximálna (Jeoung et al., 2012).
Acetyl-CoA zahŕňa niekoľko úloh, ktoré sú neoddeliteľnou súčasťou hepatálneho intermediárneho metabolizmu nad rámec tvorby ATP prostredníctvom terminálnej oxidácie (pozri tiež Integrácia metabolizmu ketónových teliesok, posttranslačná modifikácia a fyziológia buniek). Acetyl-CoA alostericky aktivuje (i) pyruvátkarboxylázu (PC), čím aktivuje mechanizmus kontroly metabolizmu, ktorý zvyšuje anaplerotický vstup metabolitov do cyklu TCA (Owen a kol., 2002; Scrutton a Utter, 1967) a (ii) pyruvátdehydrogenázu kináza, ktorá fosforyluje a inhibuje pyruvátdehydrogenázu (PDH) (Cooper et al., 1975), čím ďalej zvyšuje tok pyruvátu do cyklu TCA prostredníctvom anaplerózy. Okrem toho cytoplazmatický acetyl-CoA, ktorého zásoba je rozšírená mechanizmami, ktoré premieňajú mitochondriálny acetyl-CoA na transportovateľné metabolity, inhibuje oxidáciu mastných kyselín: acetyl-CoA karboxyláza (ACC) katalyzuje premenu acetyl-CoA na malonyl-CoA, lipogénny substrát a alosterický inhibítor mitochondriálneho CPT1 [prehľad v (Kahn et al., 2005; McGarry a Foster, 1980)]. Mitochondriálny acetyl-CoA pool teda reguluje a je regulovaný prelievacou dráhou ketogenézy, ktorá riadi kľúčové aspekty pečeňového intermediárneho metabolizmu.
Neoxidačné metabolické osudy ketónových telies
Prevládajúcim osudom ketónov pochádzajúcich z pečene je extrahepatálna oxidácia závislá od SCOT. AcAc však možno exportovať z mitochondrií a využiť v anabolických dráhach prostredníctvom konverzie na AcAc-CoA reakciou závislou od ATP katalyzovanou cytoplazmatickou acetoacetyl-CoA syntetázou (AACS, obr. 1B). Táto dráha je aktívna počas vývoja mozgu a v laktujúcej mliečnej žľaze (Morris, 2005; Robinson a Williamson, 1978; Ohgami et al., 2003). AACS je tiež vysoko exprimovaný v tukovom tkanive a aktivovaných osteoklastoch (Aguilo et al., 2010; Yamasaki et al., 2016). Cytoplazmatický AcAc-CoA môže byť buď nasmerovaný cytosolickým HMGCS1 smerom k biosyntéze sterolov, alebo štiepený jednou z dvoch cytoplazmatických tioláz na acetyl-CoA (ACAA1 a ACAT2), karboxylovaný na malonyl-CoA a prispievať k syntéze mastných kyselín (Bergstrom et al., 1984; Edmond, 1974; Endemann a kol., 1982; Geelen a kol., 1983; Webber a Edmond, 1977).
Zatiaľ čo fyziologický význam ešte nebol stanovený, ketóny môžu slúžiť ako anabolické substráty dokonca aj v pečeni. V umelých experimentálnych kontextoch môže AcAc prispieť až k polovici novo syntetizovaného lipidu a až 75 % nového syntetizovaného cholesterolu (Endemann a kol., 1982; Geelen a kol., 1983; Freed a kol., 1988). Pretože AcAc pochádza z neúplnej oxidácie tukov v pečeni, schopnosť AcAc prispievať k lipogenéze in vivo by znamenala márnu cyklizáciu pečene, kde sa ketóny odvodené od tuku môžu využiť na produkciu lipidov, čo je pojem, ktorého fyziologický význam si vyžaduje experimentálne overenie, ale mohol by slúžiť adaptívne alebo maladaptívne roly (Solinas et al., 2015). AcAc energicky dodáva cholesterogenézu s nízkym AACS Km-AcAc (~ 50 µM), čo podporuje aktiváciu AcAc dokonca aj v najedenom stave (Bergstrom et al., 1984). Dynamická úloha metabolizmu cytoplazmatického ketónu bola navrhnutá v primárnych myších embryonálnych neurónoch a v adipocytoch odvodených od 3T3-L1, pretože knockdown AACS narušil diferenciáciu každého bunkového typu (Hasegawa et al., 2012a; Hasegawa et al., 2012b). Knockdown AACS u myší in vivo znížil sérový cholesterol (Hasegawa et al., 2012c). SREBP-2, hlavný transkripčný regulátor biosyntézy cholesterolu a receptor aktivovaný peroxizómovým proliferátorom (PPAR)-? sú AACS transkripčné aktivátory a regulujú jeho transkripciu počas vývoja neuritov a v pečeni (Aguilo et al., 2010; Hasegawa et al., 2012c). Celkovo možno povedať, že metabolizmus cytoplazmatických ketolátok môže byť dôležitý pri vybraných stavoch alebo prirodzených anamnézach ochorenia, ale nie je vhodný na likvidáciu ketolátok získaných z pečene, pretože masívna hyperketonémia sa vyskytuje v prostredí selektívneho poškodenia primárneho oxidačného osudu prostredníctvom straty funkčných mutácií. na SCOT (Berry a kol., 2001; Cotter a kol., 2011).
Regulácia HMGCS2 a SCOT/OXCT1
K divergencii mitochondrií od génu kódujúceho cytosolický HMGCS došlo na začiatku evolúcie stavovcov v dôsledku potreby podporovať hepatickú ketogenézu u druhov s vyšším pomerom hmotnosti mozgu k telesnej hmotnosti (Boukaftane a kol., 1994; Cunnane a Crawford, 2003). Mutácie HMGCS2 so stratou funkcie prirodzene sa vyskytujúce u ľudí spôsobujú záchvaty hypoketotickej hypoglykémie (Pitt a kol., 2015; Thompson a kol., 1997). Robustná expresia HMGCS2 je obmedzená na hepatocyty a epitel hrubého čreva a jeho expresia a enzymatická aktivita sú koordinované prostredníctvom rôznych mechanizmov (Mascaro a kol., 1995; McGarry a Foster, 1980; Robinson a Williamson, 1980). Zatiaľ čo celý rozsah fyziologických stavov, ktoré ovplyvňujú HMGCS2, si vyžaduje ďalšie objasnenie, jeho expresia a/alebo aktivita je regulovaná počas skorého postnatálneho obdobia, starnutia, cukrovky, hladovania alebo prijímania ketogénnej stravy (Balasse a Fery, 1989; Cahill GF Jr., 2006 Girard a kol., 1992; Hegardt, 1999; Satapati a kol., 2012; Sengupta a kol., 2010). U plodu metylácia 5� priľahlej oblasti génu Hmgcs2 nepriamo koreluje s jeho transkripciou a je čiastočne obrátená po narodení (Arias a kol., 1995; Ayte a kol., 1993; Ehara a kol., 2015; Ferre a kol. ., 1983). Podobne aj pečeňový Bdh1 vykazuje vývojový vzor expresie, ktorý sa zvyšuje od narodenia po odstavenie a je tiež indukovaný ketogénnou stravou spôsobom závislým od fibroblastového rastového faktora (FGF)-21 (Badman a kol., 2007; Zhang a kol., 1989 ). Ketogenéza u cicavcov vysoko reaguje na inzulín aj glukagón, pričom je potláčaná a stimulovaná (McGarry a Foster, 1977). Inzulín potláča lipolýzu tukového tkaniva, čím zbavuje ketogenézu jeho substrátu, zatiaľ čo glukagón zvyšuje ketogénny tok prostredníctvom priameho účinku na pečeň (Hegardt, 1999). Transkripcia Hmgcs2 je stimulovaná forkhead transkripčným faktorom FOXA2, ktorý je inhibovaný prostredníctvom inzulín-fosfatidylinozitol-3-kinázy/Akt a je indukovaný signalizáciou glukagón-cAMP-p300 (Arias a kol., 1995; Hegardt, 1999; Quant a kol. , 1990; Thumelin a kol., 1993; von Meyenn a kol., 2013; Wolfrum a kol., 2004; Wolfrum a kol., 2003). PPAR? (Rodriguez et al., 1994) spolu so svojím cieľom, FGF21 (Badman et al., 2007) tiež indukujú transkripciu Hmgcs2 v pečeni počas hladovania alebo podávania ketogénnej diéty (Badman et al., 2007; Inagaki et al., 2007 ). Vyvolanie PPAR? môže nastať pred prechodom z fetálnej na neonatálnu fyziológiu, zatiaľ čo aktivácia FGF21 môže byť uprednostňovaná v ranom novorodeneckom období prostredníctvom ?OHB-sprostredkovanej inhibície históndeacetylázy (HDAC)-3 (Rando et al., 2016). mTORC1 (cicavčí cieľ komplexu rapamycínu 1) závislá inhibícia PPAR? transkripčná aktivita je tiež kľúčovým regulátorom expresie génu Hmgcs2 (Sengupta et al., 2010) a pečeňový PER2, hlavný cirkadiánny oscilátor, nepriamo reguluje expresiu Hmgcs2 (Chavan et al., 2016). Nedávne pozorovania naznačujú, že interleukín-6 indukovaný extrahepatálnym nádorom zhoršuje ketogenézu prostredníctvom PPAR? supresie (Flint et al., 2016).
Aktivita enzýmu HMGCS2 je regulovaná prostredníctvom viacerých PTM. Fosforylácia serínu HMGCS2 zvýšila jeho aktivitu in vitro (Grimsrud et al., 2012). Aktivita HMGCS2 je alostericky inhibovaná sukcinyl-CoA a sukcinyláciou lyzínového zvyšku (Arias a kol., 1995; Hegardt, 1999; Lowe a Tubbs, 1985; Quant a kol., 1990; Rardin a kol., 2013; Reed a kol., 1975 1993; Thumelin a kol., 2). Sukcinylácia lyzínových zvyškov HMGCS1, HMGCL a BDH5 v pečeňových mitochondriách sú cieľmi NAD+ dependentnej deacylázy sirtuínu 5 (SIRT2013) (Rardin et al., 2). Aktivita HMGCS3 je tiež zvýšená deacetyláciou lyzínu SIRT2 a je možné, že presluchy medzi acetyláciou a sukcinyláciou regulujú aktivitu HMGCS2013 (Rardin et al., 2013; Shimazu et al., 2). Napriek schopnosti týchto PTM regulovať HMGCSXNUMX Km a Vmax, fluktuácie týchto PTM ešte neboli starostlivo zmapované a neboli potvrdené ako mechanické hnacie sily ketogenézy in vivo.
SCOT je exprimovaný vo všetkých cicavčích bunkách, ktoré obsahujú mitochondrie, okrem buniek hepatocytov. Dôležitosť aktivity SCOT a ketolýzy bola preukázaná u myší SCOT-KO, ktoré vykazovali jednotnú letalitu v dôsledku hyperketonemickej hypoglykémie do 48 hodín po narodení (Cotter et al., 2011). Tkanivovo špecifická strata SCOT v neurónoch alebo kostných myocytoch indukuje metabolické abnormality počas hladovania, ale nie je smrteľná (Cotter et al., 2013b). U ľudí sa nedostatok SCOT prejavuje v ranom veku závažnou ketoacidózou, ktorá spôsobuje letargiu, zvracanie a kómu (Berry a kol., 2001; Fukao a kol., 2000; Kassovska-Bratinova a kol., 1996; Niezen-Koning a kol. , 1997; Saudubray a kol., 1987; Snyderman a kol., 1998; Tildon a Cornblath, 1972). O regulátoroch expresie génu SCOT a proteínov je na bunkovej úrovni pomerne málo známe. Expresia mRNA Oxct1 a proteín a aktivita SCOT sú znížené v ketotických stavoch, pravdepodobne prostredníctvom mechanizmov závislých od PPAR (Fenselau a Wallis, 1974; Fenselau a Wallis, 1976; Grinblat a kol., 1986; Okuda a kol., 1991; Turko a kol. ., 2001; Wentz a kol., 2010). Pri diabetickej ketoacidóze sa nesúlad medzi hepatálnou ketogenézou a extrahepatálnou oxidáciou zhoršuje zhoršením aktivity SCOT. Nadmerná expresia inzulínovo nezávislého glukózového transportéra (GLUT1/SLC2A1) v kardiomyocytoch tiež inhibuje expresiu génu Oxct1 a znižuje koncovú oxidáciu ketónov v neketotickom stave (Yan et al., 2009). V pečeni je množstvo mRNA Oxct1 potlačené mikroRNA-122 a metyláciou histónu H3K27me3, ktoré sú evidentné počas prechodu z fetálneho do novorodeneckého obdobia (Thorrez et al., 2011). Potlačenie expresie Oxct1 v pečeni v postnatálnom období je však primárne možné pripísať evakuácii hematopoetických progenitorov exprimujúcich Oxct1 z pečene, a nie strate predtým existujúcej expresie Oxct1 v terminálne diferencovaných hepatocytoch. V skutočnosti je expresia Oxct1 mRNA a SCOT proteínu v diferencovaných hepatocytoch extrémne nízka (Orii et al., 2008).
SCOT je tiež regulovaný PTM. Enzým je hyperacetylovaný v mozgoch myší SIRT3 KO, ktoré tiež vykazujú zníženú produkciu acetyl-CoA závislú od AcAc (Dittenhafer-Reed et al., 2015). Neenzymatická nitrácia tyrozínových zvyškov SCOT tiež zoslabuje jeho aktivitu, ktorá bola hlásená v srdciach rôznych modelov diabetických myší (Marcondes a kol., 2001; Turko a kol., 2001; Wang a kol., 2010a). Naopak, nitrácia tryptofánových zvyškov zvyšuje aktivitu SCOT (Br�g�re a kol., 2010; Rebrin a kol., 2007). Môžu existovať molekulárne mechanizmy nitrácie alebo denitrácie špecifickej pre zvyšok určené na moduláciu aktivity SCOT a vyžadujú si objasnenie.
Kontroverzie v extrahepatálnej ketogenéze
U cicavcov je primárnym ketogénnym orgánom pečeň a iba hepatocyty a črevné epitelové bunky hojne exprimujú mitochondriálnu izoformu HMGCS2 (Cotter a kol., 2013a; Cotter a kol., 2014; McGarry a Foster, 1980; Robinson a Williamson, 1980). . Anaeróbna bakteriálna fermentácia komplexných polysacharidov poskytuje butyrát, ktorý je absorbovaný kolonocytmi u cicavcov na terminálnu oxidáciu alebo ketogenézu (Cherbuy et al., 1995), čo môže hrať úlohu pri diferenciácii kolonocytov (Wang et al., 2016). S výnimkou črevných epiteliálnych buniek a hepatocytov HMGCS2 takmer chýba takmer vo všetkých ostatných cicavčích bunkách, ale vyhliadka na extrahepatálnu ketogenézu bola zvýšená v nádorových bunkách, astrocytoch centrálneho nervového systému, obličkách, pankrease? bunky, pigmentový epitel sietnice (RPE) a dokonca aj v kostrovom svale (Adijanto a kol., 2014; Avogaro a kol., 1992; El Azzouny a kol., 2016; Grabacka a kol., 2016; Kang a kol., 2015 ; Le Foll a kol., 2014; Nonaka a kol., 2016; Takagi a kol., 2016a; Thevenet a kol., 2016; Zhang a kol., 2011). Ektopický HMGCS2 bol pozorovaný v tkanivách, ktorým chýba čistá ketogénna kapacita (Cook a kol., 2016; Wentz a kol., 2010) a HMGCS2 vykazuje prospektívne aktivity „mesačného svetla“ nezávislé od ketogenézy, a to aj v bunkovom jadre (Chen a kol. , 2016; Kostiuk a kol., 2010; Meertens a kol., 1998).
Akékoľvek extrahepatálne tkanivo, ktoré oxiduje ketolátky, má tiež potenciál akumulovať ketolátky prostredníctvom mechanizmov nezávislých od HMGCS2 (obr. 2A). Neexistuje však žiadne extrahepatálne tkanivo, v ktorom by koncentrácia ketolátok v ustálenom stave prevyšovala koncentráciu v obehu (Cotter a kol., 2011; Cotter a kol., 2013b; Harrison a Long, 1940), čo podčiarkuje, že ketolátky sú transportované dole a koncentračný gradient prostredníctvom mechanizmov závislých od MCT1/2. Jeden mechanizmus zjavnej extrahepatálnej ketogenézy môže v skutočnosti odrážať relatívne zhoršenie oxidácie ketónov. Ďalšie možné vysvetlenia spadajú do oblasti tvorby ketónových teliesok. Po prvé, de novo ketogenéza sa môže vyskytnúť prostredníctvom reverzibilnej enzymatickej aktivity tiolázy a SCOT (Weidemann a Krebs, 1969). Keď je koncentrácia acetyl-CoA relatívne vysoká, reakcie normálne zodpovedné za oxidáciu AcAc prebiehajú v opačnom smere (GOLDMAN, 1954). Druhý mechanizmus nastáva, keď sa medziprodukty odvodené od a-oxidácie hromadia v dôsledku úzkeho miesta cyklu TCA, AcAc-CoA sa premieňa na l-POHB-CoA prostredníctvom reakcie katalyzovanej mitochondriálnou 3-hydroxyacyl-CoA dehydrogenázou a ďalej 3-hydroxybutyrylom. CoA deacyláza na l-pOHB, ktorá je nerozoznateľná hmotnostnou spektrometriou alebo rezonančnou spektroskopiou od fyziologického enantioméru d-pOHB (Reed a Ozand, 1980). l-POHB možno chromatograficky alebo enzymaticky odlíšiť od d-POHB a je prítomný v extrahepatálnych tkanivách, ale nie v pečeni alebo krvi (Hsu et al., 2011). Pečeňová ketogenéza produkuje iba d-POHB, jediný enantiomér, ktorý je substrátom BDH (Ito a kol., 1984; Lincoln a kol., 1987; Reed a Ozand, 1980; Scofield a kol., 1982; Scofield a kol., 1982; 2). Tretí mechanizmus nezávislý od HMGCS1990 generuje d-pOHB prostredníctvom katabolizmu aminokyselín, najmä katabolizmu leucínu a lyzínu. Štvrtý mechanizmus je len zrejmý, pretože je spôsobený označovacím artefaktom, a preto sa nazýva pseudoketogenéza. Tento jav možno pripísať reverzibilite SCOT a tiolázových reakcií a môže spôsobiť nadhodnotenie obratu ketónových teliesok v dôsledku izotopového riedenia indikátora ketónových teliesok v extrahepatickom tkanive (Des Rosiers a kol., 1988; Fink a kol., 1990) . Napriek tomu môže byť pseudoketogenéza vo väčšine kontextov zanedbateľná (Bailey a kol., 1978; Keller a kol., 2). Schéma (obr. XNUMXA) ukazuje užitočný prístup, ktorý možno použiť pri zvažovaní zvýšenej koncentrácie ketónov v ustálenom stave tkaniva.
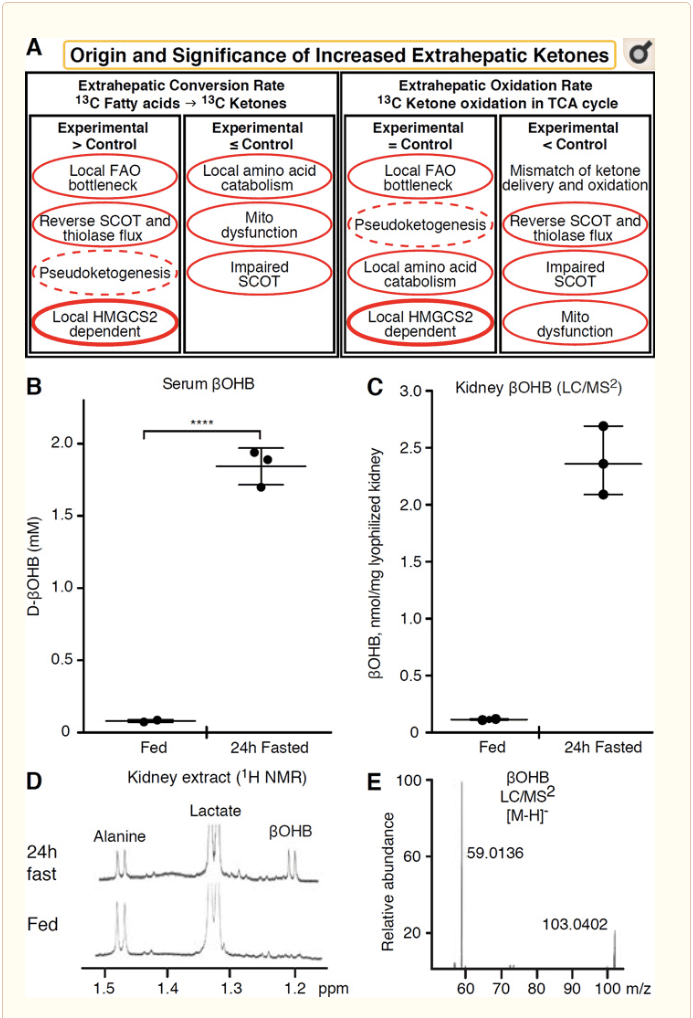

� Obličky nedávno získali pozornosť ako potenciálne ketogénny orgán. Vo veľkej väčšine štátov sú obličky čistým konzumentom ketolátok pochádzajúcich z pečene, ktoré vylučujú alebo reabsorbujú ketolátky z krvného obehu, a obličky vo všeobecnosti nie sú čistým generátorom alebo koncentrátorom ketolátok (Robinson a Williamson, 1980). Autori klasickej štúdie dospeli k záveru, že minimálna renálna ketogenéza kvantifikovaná v umelom experimentálnom systéme nebola fyziologicky relevantná (Weidemann a Krebs, 1969). Renálna ketogenéza bola nedávno odvodená u diabetických a autofágne deficitných myších modelov, ale je pravdepodobnejšie, že multiorgánové posuny v metabolickej homeostáze menia integratívny metabolizmus ketónov prostredníctvom vstupov do viacerých orgánov (Takagi a kol., 2016a; Takagi a kol., 2016b; Zhang a kol., 2011). Jedna nedávna publikácia navrhla renálnu ketogenézu ako ochranný mechanizmus proti ischemicko-reperfúznemu poškodeniu v obličkách (Tran et al., 2016). Absolútne ustálené koncentrácie aOHB z extraktov z obličkového tkaniva myší boli hlásené pri ~4-12 mM. Aby sme otestovali, či to bolo udržateľné, kvantifikovali sme koncentrácie aOHB v obličkových extraktoch z kŕmených a 24 hodín hladujúcich myší. Koncentrácie aOHB v sére sa zvýšili z ~ 100 µM na 2 mM pri 24-hodinovom hladovaní (obr. 2B), zatiaľ čo koncentrácie aOHB v rovnovážnom stave v obličkách sa približujú k 100 µM v najedenom stave a iba 1 mM v 24-hodinovom stave nalačno (obr. 2C�E), pozorovania, ktoré sú v súlade s koncentráciami kvantifikovanými pred 45 rokmi (Hems a Brosnan, 1970). Je možné, že pri ketotických stavoch môžu byť ketolátky získané z pečene renoprotektívne, ale dôkaz renálnej ketogenézy si vyžaduje ďalšie zdôvodnenie. V RPE boli prezentované presvedčivé dôkazy, ktoré podporujú skutočnú extrahepatálnu ketogenézu (Adijanto et al., 2014). Táto zaujímavá metabolická transformácia bola navrhnutá tak, aby potenciálne umožnila ketóny odvodené od RPE prúdiť do fotoreceptorových alebo gliových buniek M�ller, čo by mohlo pomôcť pri regenerácii vonkajšieho segmentu fotoreceptora.
?OHB ako sprostredkovateľ signalizácie
Hoci sú energeticky bohaté, ketónové telieska vykonávajú provokatívne „nekanonické“ signalizačné úlohy v bunkovej homeostáze (obr. 3) (Newman a Verdin, 2014; Rojas-Morales et al., 2016). Napríklad ?OHB inhibuje HDAC triedy I, čo zvyšuje acetyláciu histónov a tým indukuje expresiu génov, ktoré obmedzujú oxidačný stres (Shimazu et al., 2013). Samotný ?OHB je histónový kovalentný modifikátor na lyzínových zvyškoch v pečeni diabetických myší nalačno alebo streptozotocínom indukovaných (Xie et al., 2016) (pozri tiež nižšie, Integrácia metabolizmu ketónových teliesok, posttranslačná modifikácia a fyziológia buniek a Ketolátky, oxidačný stres a neuroprotekcia).
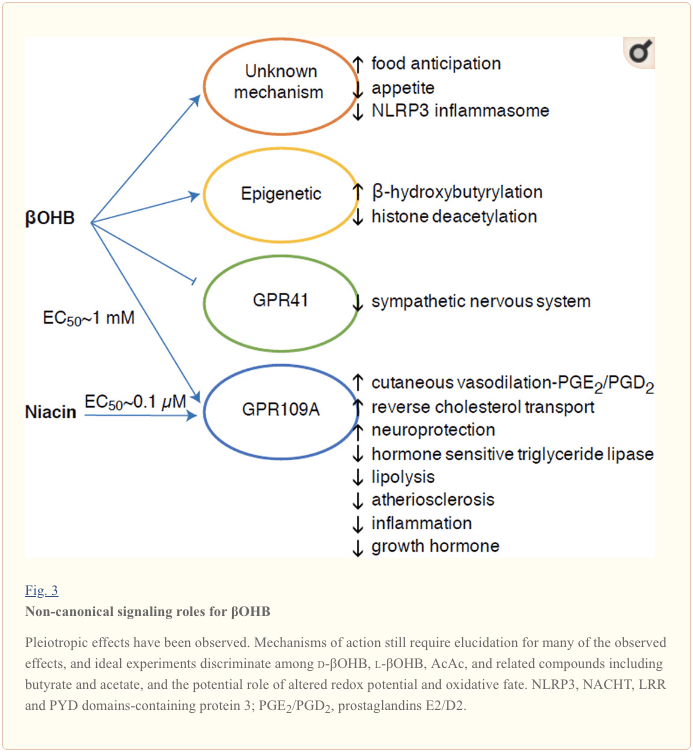
aOHB je tiež efektor cez receptory spojené s G-proteínom. Prostredníctvom nejasných molekulárnych mechanizmov potláča aktivitu sympatického nervového systému a znižuje celkový energetický výdaj a srdcovú frekvenciu inhibíciou signalizácie mastných kyselín s krátkym reťazcom cez receptor 41 spojený s G proteínom (GPR41) (Kimura et al., 2011). Jeden z najviac študovaných signálnych účinkov ?OHB prebieha prostredníctvom GPR109A (tiež známeho ako HCAR2), člena podskupiny hydrokarboxylových kyselín GPCR exprimovanej v tukovom tkanive (bielom a hnedom) (Tunaru et al., 2003) a v imunitných buniek (Ahmed et al., 2009). ?OHB je jediný známy endogénny ligand receptora GPR109A (EC50 ~770 µM) aktivovaný d-pOHB, 2005-pOHB a butyrátom, ale nie AcAc (Taggart et al., 109). Prah vysokej koncentrácie pre aktiváciu GPR109A sa dosahuje dodržiavaním ketogénnej diéty, hladovania alebo počas ketoacidózy, čo vedie k inhibícii lipolýzy tukového tkaniva. Antilipolytický účinok GPR2009A prebieha prostredníctvom inhibície adenylylcyklázy a zníženého cAMP, inhibície triglyceridovej lipázy citlivej na hormóny (Ahmed a kol., 2003; Tunaru a kol., 2009). To vytvára negatívnu spätnú väzbu, v ktorej ketóza modulačne brzdí ketogenézu znížením uvoľňovania neesterifikovaných mastných kyselín z adipocytov (Ahmed a kol., 2005; Taggart a kol., 3), čo je účinok, ktorý možno vyvážiť sympatický pohon, ktorý stimuluje lipolýzu. Niacín (vitamín B50, kyselina nikotínová) je silný (EC0.1 ~ 109 µM) ligand pre GRP2005A, ktorý sa desaťročia účinne používa pri dyslipidémiách (Benyo a kol., 2006; Benyo a kol., 2010; Fabbrini a kol., 2011a; Lukasova a kol., 2003; Tunaru a kol., 2011). Zatiaľ čo niacín zvyšuje reverzný transport cholesterolu v makrofágoch a znižuje aterosklerotické lézie (Lukasová et al., 109), účinky ?OHB na aterosklerotické lézie zostávajú neznáme. Hoci receptor GPR2015A má ochranné úlohy a medzi používaním ketogénnej stravy pri mŕtvici a neurodegeneratívnymi ochoreniami existujú zaujímavé súvislosti (Fu a kol., 2014; Rahman a kol., 109), ochranná úloha ?OHB prostredníctvom GPRXNUMXA sa in vivo nepreukázala. .
Nakoniec ?OHB môže ovplyvniť chuť do jedla a sýtosť. Metaanalýza štúdií, ktoré merali účinky ketogénnych a veľmi nízkoenergetických diét, dospela k záveru, že účastníci konzumujúci tieto diéty vykazujú vyššiu sýtosť v porovnaní s kontrolnými diétami (Gibson et al., 2015). Avšak pravdepodobným vysvetlením tohto účinku sú ďalšie metabolické alebo hormonálne prvky, ktoré môžu modulovať chuť do jedla. Napríklad myši udržiavané na ketogénnej strave pre hlodavce vykazovali zvýšený energetický výdaj v porovnaní s myšami kŕmenými kontrolným krmivom, a to napriek podobnému kalorickému príjmu a cirkulujúci leptín alebo gény peptidov regulujúce kŕmenie sa nezmenili (Kennedy et al., 2007). Medzi navrhované mechanizmy, ktoré naznačujú potlačenie chuti do jedla prostredníctvom ?OHB, patrí signalizácia aj oxidácia (Laeger et al., 2010). Špecifická delécia génu cirkadiánneho rytmu (Per2) pre hepatocyty a štúdie imunoprecipitácie chromatínu odhalili, že PER2 priamo aktivuje gén Cpt1a a nepriamo reguluje Hmgcs2, čo vedie k zhoršenej ketóze u myší s knockoutom Per2 (Chavan et al., 2016). Tieto myši vykazovali zhoršenú anticipáciu potravy, ktorá bola čiastočne obnovená systémovým podávaním aOHB. Budúce štúdie budú potrebné na potvrdenie centrálneho nervového systému ako priameho cieľa ?OHB a či je pre pozorované účinky potrebná oxidácia ketónov, alebo či je zapojený iný signálny mechanizmus. Iní výskumníci sa odvolali na možnosť lokálnej ketogenézy odvodenej od astrocytov v rámci ventromediálneho hypotalamu ako regulátora príjmu potravy, ale tieto predbežné pozorovania budú mať prospech aj z genetických hodnotení a hodnotení založených na toku (Le Foll et al., 2014). Vzťah medzi ketózou a nedostatkom živín zostáva zaujímavý, pretože hlad a sýtosť sú dôležitými prvkami neúspešných pokusov o zníženie hmotnosti.
Integrácia metabolizmu ketónových teliesok, posttranslačná modifikácia a bunková fyziológia
Ketónové telieska prispievajú k kompartmentalizovaným zásobám acetyl-CoA, kľúčového medziproduktu, ktorý má významnú úlohu v bunkovom metabolizme (Pietrocola et al., 2015). Jednou z úloh acetyl-CoA je slúžiť ako substrát pre acetyláciu, enzymaticky katalyzovanú histónovú kovalentnú modifikáciu (Choudhary a kol., 2014; Dutta a kol., 2016; Fan a kol., 2015; Menzies a kol., 2016 ). Veľký počet dynamicky acetylovaných mitochondriálnych proteínov, z ktorých mnohé sa môžu vyskytovať prostredníctvom neenzymatických mechanizmov, sa objavil aj z výpočtových proteomických štúdií (Dittenhafer-Reed a kol., 2015; Hebert a kol., 2013; Rardin a kol., 2013 Shimazu a kol., 2010). Lyzín deacetylázy využívajú kofaktor zinku (napr. nukleocytosolové HDAC) alebo NAD+ ako ko-substrát (sirtuíny, SIRT) (Choudhary et al., 2014; Menzies et al., 2016). Acetylproteóm slúži ako senzor aj efektor celkového bunkového acetyl-CoA poolu, pretože každá z fyziologických a genetických manipulácií vedie k neenzymatickým globálnym variáciám acetylácie (Weinert et al., 2014). Keďže intracelulárne metabolity slúžia ako modulátory acetylácie lyzínových zvyškov, je dôležité zvážiť úlohu ketónových teliesok, ktorých množstvo je vysoko dynamické.
AOHB je epigenetický modifikátor prostredníctvom aspoň dvoch mechanizmov. Zvýšené hladiny ?OHB vyvolané hladovaním, kalorickým obmedzením, priamym podávaním alebo predĺženým cvičením vyvolávajú inhibíciu HDAC alebo aktiváciu histón acetyltransferázy (Marosi a kol., 2016; Sleiman a kol., 2016) alebo k oxidačnému stresu (Shimazu a kol., 2013) . Inhibícia ?OHB HDAC3 by mohla regulovať metabolickú fyziológiu novorodencov (Rando et al., 2016). Nezávisle od toho samotný ?OHB priamo modifikuje histónové lyzínové zvyšky (Xie et al., 2016). Predĺžené hladovanie alebo diabetická ketoacidóza vyvolaná steptozotocínom zvyšovala histónovú a-hydroxybutyryláciu. Hoci počet lyzínových a-hydroxybutyrylačných a acetylačných miest bol porovnateľný, pozorovala sa stechiometricky väčšia histónová p-hydroxybutyrylácia ako acetylácia. Odlišné gény boli ovplyvnené histón lyzínom a-hydroxybutyryláciou oproti acetylácii alebo metylácii, čo naznačuje odlišné bunkové funkcie. Či je a-hydroxybutyrylácia spontánna alebo enzymatická, nie je známe, ale rozširuje rozsah mechanizmov prostredníctvom ketónových teliesok dynamicky ovplyvňujúcich transkripciu.
Základné udalosti preprogramovania buniek počas kalorickej reštrikcie a deprivácie živín môžu byť sprostredkované mitochondriálnou deacetyláciou a desukcinyláciou závislou od SIRT3 a SIRT5, regulujúcou ketogénne a ketolytické proteíny na posttranslačnej úrovni v pečeni a extrahepatálnych tkanivách (Dittenhafer-Reed et al., 2015; Hebert a kol., 2013; Rardin a kol., 2013; Shimazu a kol., 2010). Aj keď stechiometrické porovnanie obsadených miest nemusí nevyhnutne priamo súvisieť s posunmi v metabolickom toku, mitochondriálna acetylácia je dynamická a môže byť riadená koncentráciou acetyl-CoA alebo mitochondriálnym pH, a nie enzymatickými acetyltransferázami (Wagner a Payne, 2013). To, že SIRT3 a SIRT5 modulujú aktivity enzýmov metabolizujúcich ketónové telieska, vyvoláva otázku o recipročnej úlohe ketónov pri tvarovaní acetylproteómu, sukcinylproteómu a iných dynamických bunkových cieľov. Keďže variácie ketogenézy odrážajú koncentrácie NAD+, produkcia a hojnosť ketónov by mohla regulovať aktivitu sirtuínu, čím by ovplyvnila celkové zásoby acetyl-CoA/sukcinyl-CoA, acylproteóm, a teda mitochondriálnu a bunkovú fyziológiu. a-hydroxybutyrylácia enzýmových lyzínových zvyškov by mohla pridať ďalšiu vrstvu k bunkovému preprogramovaniu. V extrahepatálnych tkanivách môže oxidácia ketolátok stimulovať analogické zmeny v bunkovej homeostáze. Zatiaľ čo kompartmentácia acetyl-CoA poolov je vysoko regulovaná a koordinuje široké spektrum bunkových zmien, schopnosť ketónových teliesok priamo formovať mitochondriálne aj cytoplazmatické koncentrácie acetyl-CoA vyžaduje objasnenie (Chen et al., 2012; Corbet et al., 2016; Pougovkina a kol., 2014; Schwer a kol., 2009; Wellen a Thompson, 2012). Pretože koncentrácie acetyl-CoA sú prísne regulované a acetyl-CoA je nepriepustný pre membrány, je dôležité zvážiť hnacie mechanizmy koordinujúce homeostázu acetyl-CoA, vrátane rýchlosti produkcie a terminálnej oxidácie v cykle TCA, konverzie na ketónové telieska, mitochondriálne eflux cez karnitín acetyltransferázu (CrAT) alebo export acetyl-CoA do cytosolu po konverzii na citrát a uvoľnení pomocou ATP citrát lyázy (ACLY). Kľúčové úlohy týchto posledne menovaných mechanizmov v acetylproteóme buniek a homeostáze si vyžadujú zodpovedajúce pochopenie úloh ketogenézy a oxidácie ketónov (Das a kol., 2015; McDonnell a kol., 2016; Moussaieff a kol., 2015; Overmyer a kol., 2015; Seiler a kol., 2014; Seiler a kol., 2015; Wellen a kol., 2009; Wellen a Thompson, 2012). Na špecifikovanie cieľov a výsledkov budú potrebné konvergentné technológie v metabolomike a acylproteomike v prostredí geneticky manipulovaných modelov.
Protizápalové a prozápalové reakcie na ketónové telá
Ketóza a ketónové telieska modulujú zápal a funkciu imunitných buniek, ale navrhli sa rôzne a dokonca rozdielne mechanizmy. Dlhodobý nedostatok živín znižuje zápal (Youm a kol., 2015), ale chronická ketóza diabetu 1. typu je prozápalový stav (Jain a kol., 2002; Kanikarla-Marie a Jain, 2015; Kurepa a kol., 2012 ). Signalizačné úlohy aOHB pri zápale založené na mechanizme sa objavujú, pretože mnohé bunky imunitného systému, vrátane makrofágov alebo monocytov, hojne exprimujú GPR109A. Zatiaľ čo ?OHB vykazuje prevažne protizápalovú odpoveď (Fu a kol., 2014; Gambhir a kol., 2012; Rahman a kol., 2014; Youm a kol., 2015), vysoké koncentrácie ketónových teliesok, najmä AcAc, môžu spúšťa prozápalovú reakciu (Jain a kol., 2002; Kanikarla-Marie a Jain, 2015; Kurepa a kol., 2012).
Boli preskúmané protizápalové úlohy ligandov GPR109A pri ateroskleróze, obezite, zápalovom ochorení čriev, neurologickom ochorení a rakovine (Graff et al., 2016). Expresia GPR109A sa zvyšuje v RPE bunkách diabetických modelov, ľudských diabetických pacientov (Gambhir a kol., 2012) a v mikrogliách počas neurodegenerácie (Fu a kol., 2014). Protizápalové účinky ?OHB sú zosilnené nadmernou expresiou GPR109A v bunkách RPE a rušené farmakologickou inhibíciou alebo genetickým knockoutom GPR109A (Gambhir et al., 2012). ?OHB a exogénna kyselina nikotínová (Taggart et al., 2005), obe poskytujú protizápalové účinky v TNF? alebo LPS-indukovaný zápal znížením hladín prozápalových proteínov (iNOS, COX-2) alebo vylučovaných cytokínov (TNFa, IL-1p, IL-6, CCL2/MCP-1), čiastočne prostredníctvom inhibície NF -?B translokácia (Fu et al., 2014; Gambhir et al., 2012). ?OHB znižuje ER stres a zápal NLRP3, čím aktivuje odpoveď na antioxidačný stres (Bae a kol., 2016; Youm a kol., 2015). Pri neurodegeneratívnom zápale však ochrana sprostredkovaná ?OHB závislá od GPR109A nezahŕňa zápalové mediátory, ako je signalizácia dráhy MAPK (napr. ERK, JNK, p38) (Fu et al., 2014), ale môže vyžadovať PGD1 závislý od COX-2 produkcie (Rahman et al., 2014). Je zaujímavé, že makrofág GPR109A je potrebný na uplatnenie neuroprotektívneho účinku v modeli ischemickej cievnej mozgovej príhody (Rahman a kol., 2014), ale schopnosť ?OHB inhibovať zápal NLRP3 v makrofágoch odvodených z kostnej drene je nezávislá od GPR109A (Youm a kol. ., 2015). Hoci väčšina štúdií spája ?OHB s protizápalovými účinkami, ?OHB môže byť prozápalový a môže zvyšovať markery peroxidácie lipidov v teľacích hepatocytoch (Shi et al., 2014). Protizápalové účinky aOHB môžu teda závisieť od typu bunky, koncentrácie aOHB, trvania expozície a prítomnosti alebo neprítomnosti komodulátorov.
Na rozdiel od ?OHB môže AcAc aktivovať prozápalovú signalizáciu. Zvýšený AcAc, najmä s vysokou koncentráciou glukózy, zosilňuje poškodenie endotelových buniek prostredníctvom mechanizmu závislého od NADPH oxidázy / oxidačného stresu (Kanikarla-Marie a Jain, 2015). Vysoké koncentrácie AcAc v pupočnej šnúre diabetických matiek korelovali s vyššou rýchlosťou oxidácie proteínov a koncentráciou MCP-1 (Kurepa et al., 2012). Vysoký AcAc u diabetických pacientov koreloval s TNF? expresia (Jain et al., 2002) a AcAc, ale nie AOHB, indukovali TNFa, expresiu MCP-1, akumuláciu ROS a zníženú hladinu cAMP v ľudských monocytových bunkách U937 (Jain et al., 2002; Kurepa et al. ., 2012).
Signalizačné javy závislé od ketolátok sa často spúšťajú len pri vysokých koncentráciách ketolátok (> 5 mM) a v prípade mnohých štúdií spájajúcich ketóny s prozápalovými alebo protizápalovými účinkami prostredníctvom nejasných mechanizmov. Okrem toho, vzhľadom na protichodné účinky aOHB verzus AcAc na zápal a schopnosť pomeru AcAc/pOHB ovplyvňovať mitochondriálny redoxný potenciál, najlepšie experimenty hodnotiace úlohy ketónových teliesok na bunkové fenotypy porovnávajú účinky AcAc a p. OHB v rôznych pomeroch a pri rôznych kumulatívnych koncentráciách [napr. (Saito et al., 2016)]. Nakoniec, AcAc je možné zakúpiť komerčne len ako lítnu soľ alebo ako etylester, ktorý si pred použitím vyžaduje zásaditú hydrolýzu. Lítiový katión nezávisle indukuje kaskády prenosu signálu (Manji et al., 1995) a anión AcAc je labilný. Nakoniec, štúdie používajúce racemický d/l-?OHB môžu byť zmätené, pretože iba stereoizomér d-?OHB môže byť oxidovaný na AcAc, ale d-?OHB a l-?OHB môžu každý signalizovať cez GPR109A, inhibovať zápal NLRP3, a slúžia ako lipogénne substráty.
Ketónové telieska, oxidačný stres a neuroprotekcia
Oxidačný stres je typicky definovaný ako stav, v ktorom sú ROS prítomné v nadbytku v dôsledku nadmernej produkcie a/alebo zhoršenej eliminácie. Úlohy ketónových teliesok pri zmierňovaní antioxidačného a oxidačného stresu boli široko opísané in vitro aj in vivo, najmä v kontexte neuroprotekcie. Keďže väčšina neurónov efektívne nevytvára vysokoenergetické fosfáty z mastných kyselín, ale oxiduje ketolátky, keď je nedostatok sacharidov, neuroprotektívne účinky ketolátok sú obzvlášť dôležité (Cahill GF Jr., 2006; Edmond a kol., 1987; Yang a kol., 1987). V modeloch oxidačného stresu indukcia BDH1 a supresia SCOT naznačujú, že metabolizmus ketónových teliesok možno preprogramovať tak, aby udržal rôznorodú bunkovú signalizáciu, redoxný potenciál alebo metabolické požiadavky (Nagao a kol., 2016; Tieu a kol., 2003).
Ketónové telieska znižujú stupne bunkového poškodenia, poranenia, smrti a nižšej apoptózy v neurónoch a kardiomyocytoch (Haces a kol., 2008; Maalouf a kol., 2007; Nagao a kol., 2016; Tieu a kol., 2003). Vyvolávané mechanizmy sú rôzne a nie vždy lineárne súvisia s koncentráciou. Nízke milimolárne koncentrácie (d alebo l)-?OHB vychytávajú ROS (hydroxylový anión), zatiaľ čo AcAc vychytáva mnohé druhy ROS, ale iba v koncentráciách, ktoré presahujú fyziologický rozsah (IC50 20-67 mM) (Haces et al., 2008) . Naopak, priaznivý vplyv na redoxný potenciál elektrónového transportného reťazca je mechanizmus bežne spojený s d-?OHB. Zatiaľ čo všetky tri ketónové telieska (d/l-pOHB a AcAc) znižovali smrť neurónových buniek a akumuláciu ROS spustenú chemickou inhibíciou glykolýzy, iba d-pOHB a AcAc zabránili poklesu neuronálneho ATP. Naopak, v hypoglykemickom in vivo modeli (d alebo l)-?OHB, ale nie AcAc, zabránil peroxidácii hipokampálnych lipidov (Haces a kol., 2008; Maalouf a kol., 2007; Marosi a kol., 2016; Murphy, 2009 Tieu a kol., 2003). Štúdie in vivo na myšiach kŕmených ketogénnou stravou (87 % kcal tuku a 13 % bielkovín) vykazovali neuroanatomické variácie antioxidačnej kapacity (Ziegler et al., 2003), kde boli najhlbšie zmeny pozorované v hipokampe so zvýšením glutatiónperoxidázy a celkovej antioxidačné kapacity.
Ketogénna diéta, ketónové estery (pozri tiež Terapeutické využitie ketogénnej diéty a exogénnych ketolátok) alebo podávanie ?OHB majú neuroprotekciu v modeloch ischemickej cievnej mozgovej príhody (Rahman et al., 2014); Parkinsonova choroba (Tieu et al., 2003); záchvat kyslíkovej toxicity centrálneho nervového systému (D'Agostino et al., 2013); epileptické kŕče (Yum et al., 2015); mitochondriálna encefalomyopatia, laktátová acidóza a syndróm epizód podobných mŕtvici (MELAS) (Frey a kol., 2016) a Alzheimerova choroba (Cunnane a Crawford, 2003; Yin a kol., 2016). Naopak, nedávna správa preukázala histopatologický dôkaz neurodegeneratívnej progresie ketogénnou stravou v modeli transgénnej myši abnormálnej mitochondriálnej opravy DNA, napriek zvýšeniu mitochondriálnej biogenézy a antioxidačným podpisom (Lauritzen et al., 2016). Iné protichodné správy naznačujú, že vystavenie vysokým koncentráciám ketolátok vyvoláva oxidačný stres. Vysoké dávky aOHB alebo AcAc indukovali sekréciu oxidu dusnatého, peroxidáciu lipidov, znižovali expresiu SOD, glutatiónperoxidázy a katalázy v teľacích hepatocytoch, zatiaľ čo v potkaních hepatocytoch sa indukcia MAPK dráhy pripisovala AcAc, ale nie ?OHB (Abdelmegeed et al., 2004 Shi a kol., 2014; Shi a kol., 2016).
Súhrnne povedané, väčšina správ spája ?OHB s oslabením oxidačného stresu, pretože jeho podávanie inhibuje produkciu ROS/superoxidu, zabraňuje peroxidácii lipidov a oxidácii proteínov, zvyšuje hladiny antioxidačných proteínov a zlepšuje mitochondriálne dýchanie a produkciu ATP (Abdelmegeed et al., 2004; Haces a kol., 2008; Jain a kol., 1998; Jain a kol., 2002; Kanikarla-Marie a Jain, 2015; Maalouf a kol., 2007; Maalouf a Rho, 2008; Marosi a kol., 2016; Tieu a kol., 2003; Yin a kol., 2016; Ziegler a kol., 2003). Zatiaľ čo AcAc je priamejšia korelácia ako ?OHB s indukciou oxidačného stresu, tieto účinky nie je vždy možné ľahko oddeliť od prospektívnych prozápalových reakcií (Jain et al., 2002; Kanikarla-Marie a Jain, 2015; Kanikarla-Marie and Jain, 2016). Okrem toho je dôležité vziať do úvahy, že zjavný antioxidačný prínos poskytovaný pleiotropnými ketogénnymi diétami nemusí byť prenášaný samotnými ketónovými telieskami a neuroprotekciu poskytovanú ketónovými telieskami nemožno úplne pripísať oxidačnému stresu. Napríklad počas glukózovej deprivácie, v modeli glukózovej deprivácie v kortikálnych neurónoch, aOHB stimuloval autofagický tok a zabránil akumulácii autofagozómov, ktorá bola spojená so zníženou smrťou neurónov (Camberos-Luna et al., 2016). d-?OHB indukuje aj kanonické antioxidačné proteíny FOXO3a, SOD, MnSOD a katalázu, prospektívne prostredníctvom inhibície HDAC (Nagao et al., 2016; Shimazu et al., 2013).
Nealkoholické stukovatenie pečene (NAFLD) a metabolizmus ketónov
NAFLD spojená s obezitou a nealkoholická steatohepatitída (NASH) sú najčastejšími príčinami ochorenia pečene v západných krajinách (Rinella a Sanyal, 2016) a zlyhanie pečene vyvolané NASH je jedným z najčastejších dôvodov transplantácie pečene. Zatiaľ čo nadmerné ukladanie triacylglycerolov v hepatocytoch > 5 % hmotnosti pečene (NAFL) samotné nespôsobuje degeneratívnu funkciu pečene, progresia k NAFLD u ľudí koreluje so systémovou inzulínovou rezistenciou a zvýšeným rizikom cukrovky 2. typu a môže prispieť k patogenéze kardiovaskulárne ochorenie a chronické ochorenie obličiek (Fabbrini a kol., 2009; Targher a kol., 2010; Targher a Byrne, 2013). Patogénne mechanizmy NAFLD a NASH nie sú úplne pochopené, ale zahŕňajú abnormality metabolizmu hepatocytov, autofágiu hepatocytov a stres endoplazmatického retikula, funkciu pečeňových imunitných buniek, zápal tukového tkaniva a systémové zápalové mediátory (Fabbrini et al., 2009; Masuoka a Chalasani, 2013 Targher a kol., 2010; Yang a kol., 2010). Poruchy metabolizmu sacharidov, lipidov a aminokyselín sa vyskytujú a prispievajú k obezite, cukrovke a NAFLD u ľudí a v modelových organizmoch [prehľad v (Farese a kol., 2012; Lin a Accili, 2011; Newgard, 2012; Samuel a Shulman, 2012; Sun and Lazar, 2013)]. Zatiaľ čo abnormality hepatocytov v metabolizme cytoplazmatických lipidov sa bežne pozorujú pri NAFLD (Fabbrini et al., 2010b), úloha mitochondriálneho metabolizmu, ktorý riadi oxidačnú likvidáciu tukov, je v patogenéze NAFLD menej jasná. Abnormality mitochondriálneho metabolizmu sa vyskytujú a prispievajú k patogenéze NAFLD/NASH (Hyotylainen a kol., 2016; Serviddio a kol., 2011; Serviddio a kol., 2008; Wei a kol., 2008). Existuje všeobecné (Felig a kol., 1974; Iozzo a kol., 2010; Koliaki a kol., 2015; Satapati a kol., 2015; Satapati a kol., 2012; Sunny a kol., 2011), ale nie jednotné ( Koliaki a Roden, 2013; Perry a kol., 2016; Rector a kol., 2010) konsenzus, že pred vývojom bona fide NASH sa hepatálna mitochondriálna oxidácia, a najmä oxidácia tukov, zvyšuje pri obezite, systémovej inzulínovej rezistencii a NAFLD. Je pravdepodobné, že ako NAFLD postupuje, objavuje sa heterogenita oxidačnej kapacity, dokonca aj medzi jednotlivými mitochondriami, a nakoniec sa zhorší oxidačná funkcia (Koliaki a kol., 2015; Rector a kol., 2010; Satapati a kol., 2008; Satapati a kol. ., 2012).
Ketogenéza sa často používa ako proxy pre oxidáciu tukov v pečeni. Poškodenie ketogenézy sa objavuje, keď NAFLD postupuje na zvieracích modeloch a pravdepodobne aj u ľudí. Prostredníctvom neúplne definovaných mechanizmov hyperinzulinémia potláča ketogenézu, čo môže prispievať k hypoketonémii v porovnaní s chudými kontrolami (Bergman a kol., 2007; Bickerton a kol., 2008; Satapati a kol., 2012; Soeters a kol., 2009; Sunny , 2011; Vice a kol., 2005). Schopnosť koncentrácií cirkulujúcich ketolátok predpovedať NAFLD je však kontroverzná (M�nnist� et al., 2015; Sanyal et al., 2001). Robustné kvantitatívne spektroskopické metódy magnetickej rezonancie na zvieracích modeloch odhalili zvýšenú rýchlosť premeny ketónov so strednou inzulínovou rezistenciou, ale znížené miery boli evidentné pri závažnejšej inzulínovej rezistencii (Satapati a kol., 2012; Sunny a kol., 2010). U obéznych ľudí so tukovou pečeňou je ketogénna miera normálna (Bickerton a kol., 2008; Sunny a kol., 2011), a preto sú miery ketogenézy znížené v porovnaní so zvýšeným zaťažením mastnými kyselinami v hepatocytoch. V dôsledku toho môže byť acetyl-CoA odvodený od a-oxidácie nasmerovaný na terminálnu oxidáciu v cykle TCA, čím sa zvyšuje terminálna oxidácia, glukoneogenéza riadená fosfoenolpyruvátom prostredníctvom anaplerózy/kataplerózy a oxidačného stresu. Acetyl-CoA tiež možno podlieha exportu z mitochondrií ako citrát, prekurzorový substrát pre lipogenézu (obr. 4) (Satapati et al., 2015; Satapati et al., 2012; Solinas et al., 2015). Zatiaľ čo ketogenéza menej reaguje na inzulín alebo pôst s dlhotrvajúcou obezitou (Satapati et al., 2012), základné mechanizmy a následné dôsledky toho zostávajú neúplne pochopené. Nedávne dôkazy naznačujú, že mTORC1 potláča ketogenézu spôsobom, ktorý môže byť downstream od inzulínovej signalizácie (Kucejova et al., 2016), čo je v súlade s pozorovaniami, že mTORC1 inhibuje PPARy-sprostredkovanú indukciu Hmgcs2 (Sengupta et al., 2010) ( pozri tiež Regulácia HMGCS2 a SCOT/OXCT1).

Predbežné pozorovania z našej skupiny naznačujú nepriaznivé hepatálne dôsledky ketogénnej nedostatočnosti (Cotter et al., 2014). Aby sme otestovali hypotézu, že narušená ketogenéza, dokonca aj v sacharidoch nasýtených, a teda „neketogénnych“ stavoch, prispieva k abnormálnemu metabolizmu glukózy a vyvoláva steatohepatitídu, vytvorili sme myšací model výraznej ketogénnej nedostatočnosti podávaním antisense oligonukleotidov (ASO) zameraných na Hmgcs2. Strata HMGCS2 u štandardných dospelých myší kŕmených nízkotučným jedlom spôsobila miernu hyperglykémiu a výrazne zvýšila produkciu stoviek pečeňových metabolitov, ktorých rad silne naznačoval aktiváciu lipogenézy. Kŕmenie myší s nedostatočnou ketogenézou diétou s vysokým obsahom tukov viedlo k rozsiahlemu poškodeniu a zápalu hepatocytov. Tieto zistenia podporujú ústredné hypotézy, že (i) ketogenéza nie je pasívnou cestou pretečenia, ale skôr dynamickým uzlom v pečeňovej a integrovanej fyziologickej homeostáze, a (ii) obozretné ketogénne zväčšovanie na zmiernenie NAFLD/NASH a narušený metabolizmus glukózy v pečeni si zaslúži prieskum .
Ako môže narušená ketogenéza prispieť k poškodeniu pečene a zmenenej homeostáze glukózy? Prvou úvahou je, či je na vine nedostatok ketogénneho toku, alebo samotných ketónov. Nedávna správa naznačuje, že ketolátky môžu zmierniť poškodenie pečene vyvolané oxidačným stresom v reakcii na n-3 polynenasýtené mastné kyseliny (Pawlak et al., 2015). Pripomeňme si, že v dôsledku nedostatočnej expresie SCOT v hepatocytoch nie sú ketolátky oxidované, ale môžu prispievať k lipogenéze a plniť rôzne signalizačné úlohy nezávisle od ich oxidácie (pozri tiež Neoxidačné metabolické osudy ketolátok a ?OHB ako sprostredkovateľ signalizácie). Je tiež možné, že ketónové telieska odvodené od hepatocytov môžu slúžiť ako signál a/alebo metabolit pre susedné typy buniek v pečeňovom acinuse, vrátane hviezdicových buniek a makrofágov Kupfferových buniek. Zatiaľ čo obmedzená dostupná literatúra naznačuje, že makrofágy nie sú schopné oxidovať ketónové telieska, meralo sa to len pomocou klasických metodológií a iba v peritoneálnych makrofágoch (Newsholme a kol., 1986; Newsholme a kol., 1987), čo naznačuje, že re- hodnotenie je vhodné vzhľadom na hojnú expresiu SCOT v makrofágoch odvodených z kostnej drene (Youm et al., 2015).
Ketogénny tok hepatocytov môže byť tiež cytoprotektívny. Zatiaľ čo prospešné mechanizmy nemusia závisieť od ketogenézy ako takej, ketogénne diéty s nízkym obsahom sacharidov sú spojené so zlepšením NAFLD (Browning a kol., 2011; Foster a kol., 2010; Kani a kol., 2014; Schugar a Crawford, 2012) . Naše pozorovania naznačujú, že ketogenéza hepatocytov môže spätne a regulovať tok cyklu TCA, anaplerotický tok, glukoneogenézu odvodenú od fosfoenolpyruvátu (Cotter et al., 2014) a dokonca aj obrat glykogénu. Ketogénne poškodenie smeruje acetyl-CoA k zvýšeniu toku TCA, čo je v pečeni spojené so zvýšeným poškodením sprostredkovaným ROS (Satapati a kol., 2015; Satapati a kol., 2012); núti odklon uhlíka na de novo syntetizované druhy lipidov, ktoré by sa mohli ukázať ako cytotoxické; a zabraňuje reoxidácii NADH na NAD+ (Cotter et al., 2014) (obr. 4). Súhrnne povedané, budúce experimenty sú potrebné na riešenie mechanizmov, prostredníctvom ktorých sa relatívna ketogénna nedostatočnosť môže stať maladaptívnou, prispievať k hyperglykémii, vyvolávať steatohepatitídu a či sú tieto mechanizmy funkčné v ľudskom NAFLD / NASH. Ako epidemiologické dôkazy naznačujú narušenú ketogenézu počas progresie steatohepatitídy (Embade a kol., 2016; Marinou a kol., 2011; M�nnist� a kol., 2015; Pramfalk a kol., 2015; Safaei a kol., 2016) terapie, ktoré zvyšujú ketogenézu pečene, by sa mohli ukázať ako prospešné (Degirolamo a kol., 2016; Honda a kol., 2016).
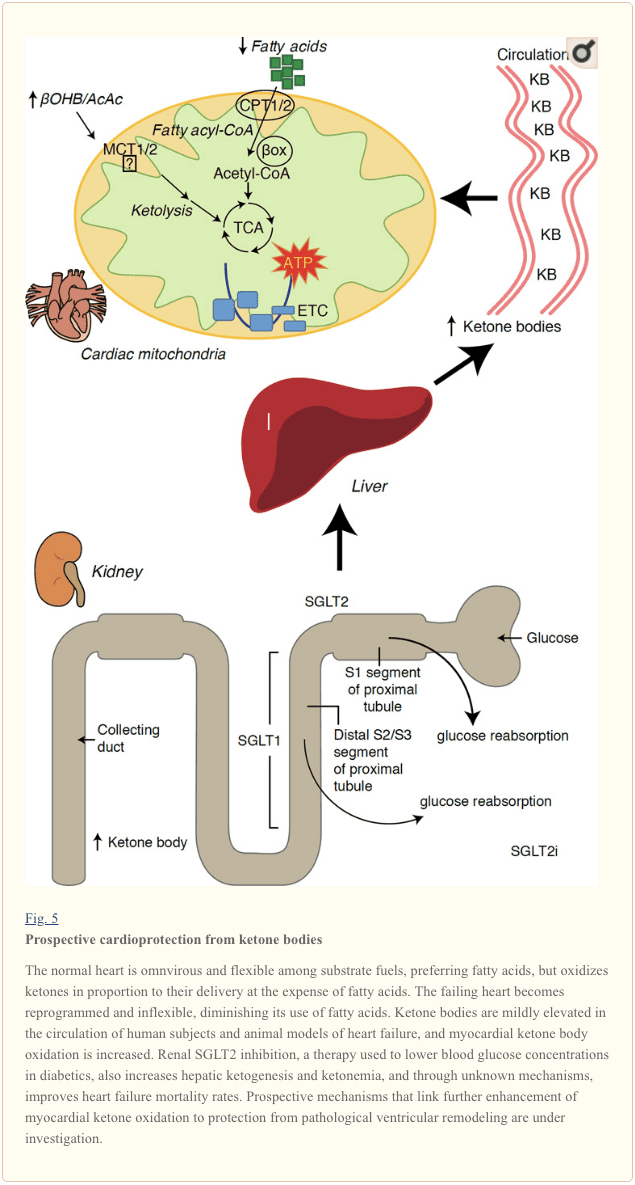
Ketónové telieska a srdcové zlyhanie (HF)
S rýchlosťou metabolizmu presahujúcou 400 kcal/kg/deň a obratom 6–35 kg ATP/deň je srdce orgánom s najvyšším výdajom energie a oxidačnou potrebou (Ashrafian et al., 2007; Wang et al., 2010b). Prevažná väčšina energetického obratu myokardu sa nachádza v mitochondriách a 70 % tejto dodávky pochádza z FAO. Srdce je za normálnych podmienok všežravé a flexibilné, ale patologicky sa remodelujúce srdce (napr. v dôsledku hypertenzie alebo infarktu myokardu) a diabetické srdce sa stávajú metabolicky nepružnými (Balasse a Fery, 1989; BING, 1954; Fukao et al., 2004 Lopaschuk a kol., 2010; Taegtmeyer a kol., 1980; Taegtmeyer a kol., 2002; Young a kol., 2002). Geneticky naprogramované abnormality metabolizmu srdcového paliva u myších modelov skutočne vyvolávajú kardiomyopatiu (Carley et al., 2014; Neubauer, 2007). Za fyziologických podmienok normálne srdce oxiduje ketolátky v pomere k ich dodávke na úkor oxidácie mastných kyselín a glukózy a myokard je najvyšším konzumentom ketolátok na jednotku hmotnosti (BING, 1954; Crawford a kol., 2009; GARLAND a kol. ., 1962; Hasselbaink a kol., 2003; Jeffrey a kol., 1995; Pelletier a kol., 2007; Tardif a kol., 2001; Yan a kol., 2009). V porovnaní s oxidáciou mastných kyselín sú ketónové telieska energeticky účinnejšie a poskytujú viac energie dostupnej pre syntézu ATP na molekulu investovaného kyslíka (P/O pomer) (Kashiwaya a kol., 2010; Sato a kol., 1995; Veech, 2004) . Oxidácia ketónových teliesok tiež poskytuje potenciálne vyššiu energiu ako FAO, pričom udržiava ubichinón oxidovaný, čo zvyšuje redoxný rozsah v elektrónovom transportnom reťazci a sprístupňuje viac energie na syntézu ATP (Sato a kol., 1995; Veech, 2004). Oxidácia ketolátok môže tiež obmedziť produkciu ROS, a tým aj oxidačný stres (Veech, 2004).
Predbežné intervenčné a pozorovacie štúdie naznačujú potenciálnu prospešnú úlohu ketolátok v srdci. V kontexte experimentálnej ischémie/reperfúzneho poškodenia udelili ketónové telieska potenciálne kardioprotektívne účinky (Al-Zaid a kol., 2007; Wang a kol., 2008), pravdepodobne v dôsledku zvýšenia mitochondriálnej abundancie v srdci alebo zvýšenej regulácie rozhodujúcej oxidačnej fosforylácie mediátorov (Snorek et al., 2012; Zou et al., 2002). Nedávne štúdie naznačujú, že využitie ketónových teliesok sa zvyšuje v zlyhávajúcich srdciach myší (Aubert a kol., 2016) a ľudí (Bedi a kol., 2016), čo podporuje predchádzajúce pozorovania u ľudí (BING, 1954; Fukao a kol., 2000; Janardhan a kol., 2011; Longo a kol., 2004; Rudolph a Schinz, 1973; Tildon a Cornblath, 1972). Koncentrácie cirkulujúcich ketolátok sú zvýšené u pacientov so srdcovým zlyhaním priamo úmerne k plniacim tlakom, pozorovania, ktorých mechanizmus a význam zostáva neznámy (Kupari a kol., 1995; Lommi a kol., 1996; Lommi a kol., 1997; Neely a kol. ., 1972), ale myši so selektívnym deficitom SCOT v kardiomyocytoch vykazujú zrýchlenú patologickú remodeláciu komôr a podpisy ROS v reakcii na chirurgicky vyvolané poškodenie tlakovým preťažením (Schugar et al., 2014).
Nedávne zaujímavé pozorovania pri liečbe diabetu odhalili potenciálnu súvislosť medzi metabolizmom ketónov myokardu a patologickou prestavbou komôr (obr. 5). Inhibícia renálneho proximálneho tubulárneho kotransportéra sodíka/glukózy 2 (SGLT2i) zvyšuje koncentrácie cirkulujúcich ketolátok u ľudí (Ferrannini a kol., 2016a; Inagaki a kol., 2015) a myší (Suzuki a kol., 2014) prostredníctvom zvýšeného hepatická ketogenéza (Ferrannini a kol., 2014; Ferrannini a kol., 2016a; Katz a Leiter, 2015; Mudaliar a kol., 2015). Je prekvapujúce, že aspoň jeden z týchto činidiel znížil hospitalizáciu pri SZ (napr. ako odhalila štúdia EMPA-REG OUTCOME) a zlepšil kardiovaskulárnu mortalitu (Fitchett a kol., 2016; Sonesson a kol., 2016; Wu a kol., 2016a Zinman a kol., 2015). Zatiaľ čo o hnacích mechanizmoch, ktoré stoja za priaznivými výsledkami HF na prepojené SGLT2i, sa naďalej aktívne diskutuje, prínos prežitia je pravdepodobne multifaktoriálny, prospektívne vrátane ketózy, ale aj blahodarných účinkov na hmotnosť, krvný tlak, hladiny glukózy a kyseliny močovej, stuhnutosť tepien, sympatický nervový systém, osmotické diuréza/znížený objem plazmy a zvýšený hematokrit (Raz a Cahn, 2016; Vallon a Thomson, 2016). Celkovo možno povedať, že predstava, že terapeuticky sa zvyšujúca ketonémia buď u pacientov so SZ alebo u pacientov s vysokým rizikom rozvoja SZ, zostáva kontroverzná, ale je predmetom aktívneho skúmania v predklinických a klinických štúdiách (Ferrannini a kol., 2016b; Kolwicz a kol., 2016; Lopaschuk a Verma, 2016; Mudaliar a kol., 2016; Taegtmeyer, 2016).
Ketónové telieska v biológii rakoviny
Spojenie medzi ketolátkami a rakovinou sa rýchlo objavuje, ale štúdie na zvieracích modeloch aj na ľuďoch priniesli rôzne závery. Pretože metabolizmus ketónov je dynamický a reaguje na stav živín, je lákavé sledovať biologické súvislosti s rakovinou kvôli potenciálu pre presne riadené nutričné terapie. Rakovinové bunky prechádzajú metabolickým preprogramovaním, aby sa zachovala rýchla bunková proliferácia a rast (DeNicola a Cantley, 2015; Pavlova a Thompson, 2016). Klasický Warburgov efekt v metabolizme rakovinových buniek vyplýva z dominantnej úlohy glykolýzy a fermentácie kyseliny mliečnej pri prenose energie a kompenzácii nižšej závislosti na oxidatívnej fosforylácii a obmedzenom mitochondriálnom dýchaní (De Feyter et al., 2016; Grabacka et al., 2016; Kang a kol., 2015; Poff a kol., 2014; Shukla a kol., 2014). Glukózový uhlík je primárne nasmerovaný prostredníctvom glykolýzy, pentózofosfátovej dráhy a lipogenézy, ktoré spolu poskytujú medziprodukty potrebné na expanziu biomasy nádoru (Grabacka a kol., 2016; Shukla a kol., 2014; Yoshii a kol., 2015). Adaptácia rakovinových buniek na nedostatok glukózy nastáva prostredníctvom schopnosti využívať alternatívne zdroje paliva, vrátane acetátu, glutamínu a aspartátu (Jaworski et al., 2016; Sullivan et al., 2015). Napríklad obmedzený prístup k pyruvátu odhaľuje schopnosť rakovinových buniek premieňať glutamín na acetyl-CoA karboxyláciou, pričom si zachováva energetické aj anabolické potreby (Yang et al., 2014). Zaujímavou adaptáciou rakovinových buniek je využitie acetátu ako paliva (Comerford a kol., 2014; Jaworski a kol., 2016; Mashimo a kol., 2014; Wright a Simone, 2016; Yoshii a kol., 2015). Acetát je tiež substrátom pre lipogenézu, ktorá je kritická pre proliferáciu nádorových buniek, a zisk tohto lipogénneho kanála je spojený s kratším prežívaním pacienta a väčšou nádorovou záťažou (Comerford a kol., 2014; Mashimo a kol., 2014; Yoshii a kol. ., 2015).
Nerakovinové bunky ľahko presúvajú svoj zdroj energie z glukózy na ketolátky počas nedostatku glukózy. Táto plasticita môže byť variabilnejšia medzi typmi rakovinových buniek, ale in vivo implantované mozgové nádory oxidovali [2,4-13C2]-?OHB do podobnej miery ako okolité mozgové tkanivo (De Feyter et al., 2016). Modely „reverzného Warburgovho efektu“ alebo „metabolizmu nádoru s dvoma kompartmentmi“ predpokladajú, že rakovinové bunky indukujú produkciu ?OHB v susedných fibroblastoch, čím zabezpečujú energetické potreby nádorových buniek (Bonuccelli a kol., 2010; Martinez-Outschoorn a kol., 2012) . V pečeni je posun v hepatocytoch od ketogenézy k oxidácii ketónov v bunkách hepatocelulárneho karcinómu (hepatóm) konzistentný s aktiváciou BDH1 a SCOT aktivít pozorovanými v dvoch hepatómových bunkových líniách (Zhang et al., 1989). Bunky hepatómu skutočne exprimujú OXCT1 a BDH1 a oxidujú ketóny, ale iba vtedy, keď sú hladné v sére (Huang et al., 2016). Alternatívne bola tiež navrhnutá ketogenéza nádorových buniek. Dynamické posuny v expresii ketogénneho génu sa prejavujú počas rakovinovej transformácie epitelu hrubého čreva, bunkového typu, ktorý normálne exprimuje HMGCS2, a nedávna správa naznačila, že HMGCS2 môže byť prognostickým markerom zlej prognózy pri kolorektálnych a spinocelulárnych karcinómoch (Camarero et al., 2006; Chen a kol., 2016). Zostáva určiť, či táto asociácia vyžaduje alebo zahŕňa ketogenézu alebo mesačnú funkciu HMGCS2. Naopak, zjavná produkcia aOHB bunkami melanómu a glioblastómu, stimulovaná PPARy. agonista fenofibrátu, bol spojený so zastavením rastu (Grabacka et al., 2016). Na charakterizáciu úloh expresie HMGCS2 / SCOT, ketogenézy a oxidácie ketónov v rakovinových bunkách sú potrebné ďalšie štúdie.
Okrem oblasti metabolizmu paliva sa ketóny nedávno podieľali na biológii rakovinových buniek prostredníctvom signalizačného mechanizmu. Analýza melanómu BRAF-V600E+ poukázala na indukciu HMGCL závislú od OCT1 onkogénnym spôsobom závislým od BRAF (Kang et al., 2015). Zväčšenie HMGCL korelovalo s vyššou bunkovou koncentráciou AcAc, čo zase zvýšilo interakciu BRAFV600E-MEK1, čím sa zosilnila signalizácia MEK-ERK v doprednej slučke, ktorá riadi proliferáciu a rast nádorových buniek. Tieto pozorovania vyvolávajú zaujímavú otázku perspektívnej extrahepatálnej ketogenézy, ktorá potom podporuje signalizačný mechanizmus (pozri tiež ?OHB ako signalizačný mediátor a Kontroverzie v extrahepatálnej ketogenéze). Je tiež dôležité zvážiť nezávislé účinky AcAc, d-pOHB a l-pOHB na metabolizmus rakoviny a pri zvažovaní HMGCL môže byť narušený aj katabolizmus leucínu.
Účinky ketogénnych diét (pozri tiež Terapeutické využitie ketogénnej stravy a exogénnych ketolátok) na zvieracích modeloch rakoviny sú rôzne (De Feyter a kol., 2016; Klement a kol., 2016; Meidenbauer a kol., 2015; Poff a kol. ., 2014; Seyfried a kol., 2011; Shukla a kol., 2014). Zatiaľ čo sa diskutuje o epidemiologických súvislostiach medzi obezitou, rakovinou a ketogénnymi diétami (Liskiewicz a kol., 2016; Wright a Simone, 2016), metaanalýza využívajúca ketogénne diéty na zvieracích modeloch a v štúdiách na ľuďoch naznačila priaznivý vplyv na prežitie. prínosy prospektívne spojené s veľkosťou ketózy, časom začatia diéty a lokalizáciou nádoru (Klement a kol., 2016; Woolf a kol., 2016). Liečba buniek rakoviny pankreasu ketolátkami (d-?OHB alebo AcAc) inhibovala rast, proliferáciu a glykolýzu a ketogénna diéta (81 % kcal tuku, 18 % bielkovín, 1 % uhľohydrátov) znížila in vivo hmotnosť nádoru, glykémiu a zvýšená svalová a telesná hmotnosť u zvierat s implantovanou rakovinou (Shukla et al., 2014). Podobné výsledky sa pozorovali pri použití modelu buniek metastatického glioblastómu u myší, ktoré dostávali suplementáciu ketónov v strave (Poff et al., 2014). Naopak, ketogénna diéta (91% kcal tuku, 9% bielkovín) zvýšila cirkulujúcu koncentráciu ?OHB a znížila glykémiu, ale nemala žiadny vplyv na objem nádoru ani na trvanie prežitia u potkanov s gliómom (De Feyter et al., 2016). Glukózový ketónový index bol navrhnutý ako klinický indikátor, ktorý zlepšuje metabolický manažment liečby rakoviny mozgu vyvolanej ketogénnou diétou u ľudí a myší (Meidenbauer et al., 2015). Celkovo vzaté, úlohy metabolizmu ketónových teliesok a ketónových teliesok v biológii rakoviny sú lákavé, pretože každá z nich predstavuje zvládnuteľné terapeutické možnosti, ale základné aspekty ešte treba objasniť, pričom jasné vplyvy vyplývajú z matrice premenných, vrátane (i) rozdielov medzi exogénnymi ketónmi telá verzus ketogénna strava, (ii) typ rakovinových buniek, genómové polymorfizmy, stupeň a štádium; a (iii) načasovanie a trvanie expozície ketotickému stavu.

Ketogenézu vytvárajú ketolátky rozkladom mastných kyselín a ketogénnych aminokyselín. Tento biochemický proces dodáva energiu rôznym orgánom, najmä mozgu, za podmienok pôstu ako odpoveď na nedostupnosť glukózy v krvi. Ketónové telieska sa vyrábajú hlavne v mitochondriách pečeňových buniek. Zatiaľ čo iné bunky sú schopné vykonávať ketogenézu, nie sú v tom tak účinné ako pečeňové bunky. Pretože ketogenéza prebieha v mitochondriách, jej procesy sú regulované nezávisle. Dr. Alex Jimenez DC, CCST Insight
Terapeutická aplikácia ketogénnej stravy a exogénnych ketónových teliesok
Aplikácie ketogénnych diét a ketolátok ako terapeutických nástrojov sa objavili aj v nerakovinových kontextoch vrátane obezity a NAFLD/NASH (Browning a kol., 2011; Foster a kol., 2010; Schugar a Crawford, 2012); srdcové zlyhanie (Huynh, 2016; Kolwicz a kol., 2016; Taegtmeyer, 2016); neurologické a neurodegeneratívne ochorenie (Martin a kol., 2016; McNally a Hartman, 2012; Rho, 2015; Rogawski a kol., 2016; Yang a Cheng, 2010; Yao a kol., 2011); vrodené poruchy metabolizmu (Scholl-B�rgi et al, 2015); a výkon pri cvičení (Cox et al., 2016). Účinnosť ketogénnych diét bola obzvlášť oceňovaná pri liečbe epileptických záchvatov, najmä u pacientov rezistentných na lieky. Väčšina štúdií hodnotila ketogénne diéty u pediatrických pacientov a odhalila až ~50% zníženie frekvencie záchvatov po 3 mesiacoch so zlepšenou účinnosťou pri vybraných syndrómoch (Wu et al., 2016b). Skúsenosti sú obmedzenejšie u dospelých s epilepsiou, ale podobné zníženie je evidentné s lepšou odpoveďou u pacientov so symptomatickou generalizovanou epilepsiou (Nei et al., 2014). Základné antikonvulzívne mechanizmy zostávajú nejasné, hoci postulované hypotézy zahŕňajú zníženú utilizáciu glukózy/glykolýzu, preprogramovaný transport glutamátu, nepriamy vplyv na ATP-senzitívny draslíkový kanál alebo adenozínový A1 receptor, zmenu expresie izoforiem sodíkového kanála alebo účinky na cirkulujúce hormóny vrátane leptínu ( Lambrechts a kol., 2016; Lin a kol., 2017; Lutas a Yellen, 2013). Zostáva nejasné, či antikonvulzívny účinok možno primárne pripísať ketolátkam alebo kvôli kaskádovým metabolickým dôsledkom diét s nízkym obsahom sacharidov. Zdá sa však, že ketónové estery (pozri nižšie) zvyšujú prah záchvatov na zvieracích modeloch provokovaných záchvatov (Ciarlone et al., 2016; D'Agostino et al., 2013; Viggiano et al., 2015).
Atkinsov štýl a ketogénne diéty s nízkym obsahom sacharidov sa často považujú za nepríjemné a môžu spôsobiť zápchu, hyperurikémiu, hypokalciémiu, hypomagneziémiu, viesť k nefrolitiáze, ketoacidóze, spôsobiť hyperglykémiu a zvýšiť koncentrácie cirkulujúceho cholesterolu a voľných mastných kyselín (Bisschop et al., 2001 Kossoff a Hartman, 2012; Kwiterovich a kol., 2003; Suzuki a kol., 2002). Z týchto dôvodov predstavuje dlhodobé dodržiavanie výzvy. Štúdie na hlodavcoch bežne používajú osobitnú distribúciu makroživín (94 % kcal tuku, 1 % kcal sacharidov, 5 % kcal bielkovín, Bio-Serv F3666), čo vyvoláva silnú ketózu. Avšak zvýšenie obsahu bielkovín, dokonca aj na 10% kcal, podstatne znižuje ketózu a obmedzenie proteínov o 5% kcal spôsobuje zmätočné metabolické a fyziologické účinky. Táto diéta je tiež ochudobnená o cholín, ďalšiu premennú, ktorá ovplyvňuje náchylnosť na poškodenie pečene a dokonca aj ketogenézu (Garbow a kol., 2011; Jornayvaz a kol., 2010; Kennedy a kol., 2007; Pissios a kol., 2013; Schugar a kol., 2013). Účinky dlhodobej konzumácie ketogénnych diét u myší zostávajú neúplne definované, ale nedávne štúdie u myší odhalili normálne prežitie a absenciu markerov poškodenia pečene u myší na ketogénnych diétach počas ich života, hoci metabolizmus aminokyselín, energetický výdaj a signalizácia inzulínu boli výrazne preprogramované (Douris et al., 2015).
Mechanizmy zvyšujúce ketózu prostredníctvom mechanizmov alternatívnych ku ketogénnym diétam zahŕňajú použitie požívateľných prekurzorov ketónových teliesok. Podávanie exogénnych ketolátok by mohlo vytvoriť jedinečný fyziologický stav, ktorý sa v normálnej fyziológii nevyskytuje, pretože koncentrácie glukózy a inzulínu v obehu sú relatívne normálne, zatiaľ čo bunky môžu ušetriť príjem a využitie glukózy. Samotné ketolátky majú krátky polčas rozpadu a požitie alebo infúzia sodnej ?OHB soli na dosiahnutie terapeutickej ketózy vyvoláva nežiaduce zaťaženie sodíkom. R/S-1,3-butándiol je netoxický alkohol, ktorý sa ľahko oxiduje v pečeni za vzniku d/l-pOHB (Desrochers et al., 1992). V odlišných experimentálnych kontextoch sa táto dávka podávala denne myšiam alebo potkanom počas siedmich týždňov, čím sa získali koncentrácie βOHB v obehu až do 5 mM do 2 hodín od podania, ktoré sú stabilné aspoň ďalšie 3 hodiny (D' Agostino a kol., 2013). Čiastočné potlačenie príjmu potravy bolo pozorované u hlodavcov, ktorým bol podávaný R/S-1,3-butándiol (Carpenter a Grossman, 1983). Okrem toho tri chemicky odlišné ketónové estery (KE), (i) monoester R-1,3-butándiolu a d-aOHB (R-3-hydroxybutyl R-aOHB); (ii) glyceryl-tris-aOHB; a (iii) R,S-1,3-butándiol acetoacetátový diester, boli tiež dôkladne študované (Brunengraber, 1997; Clarke a kol., 2012a; Clarke a kol., 2012b; Desrochers a kol., 1995a; Desrochers a kol. ., 1995b; Kashiwaya a kol., 2010). Inherentnou výhodou prvého je, že po hydrolýze esterázou v čreve alebo pečeni sa vytvoria 2 móly fyziologického d-pOHB na mól KE. Bezpečnosť, farmakokinetika a tolerancia boli najrozsiahlejšie študované u ľudí, ktorí požívali R-3-hydroxybutyl R-POHB v dávkach až 714 mg/kg, čím sa získali koncentrácie cirkulujúceho d-POHB až do 6 mM (Clarke et al., 2012a; Cox a kol., 2016; Kemper a kol., 2015; Shivva a kol., 2016). U hlodavcov tento KE znižuje kalorický príjem a celkový cholesterol v plazme, stimuluje hnedé tukové tkanivo a zlepšuje inzulínovú rezistenciu (Kashiwaya et al., 2010; Kemper et al., 2015; Veech, 2013). Nedávne zistenia naznačujú, že počas cvičenia u trénovaných športovcov požitie R-3-hydroxybutyl R-?OHB znížilo glykolýzu kostrového svalstva a koncentrácie laktátu v plazme, zvýšilo intramuskulárnu oxidáciu triacylglycerolu a zachovalo obsah svalového glykogénu, aj keď súbežné požitie sacharidov stimulovalo sekréciu inzulínu ( Cox a kol., 2016). Je potrebný ďalší rozvoj týchto zaujímavých výsledkov, pretože zlepšenie výkonu pri vytrvalostnom cvičení bolo poháňané predovšetkým silnou odpoveďou na KE u 2/8 subjektov. Tieto výsledky však podporujú klasické štúdie, ktoré naznačujú preferenciu oxidácie ketónov pred inými substrátmi (GARLAND a kol., 1962; Hasselbaink a kol., 2003; Stanley a kol., 2003; Valente-Silva a kol., 2015), vrátane počas cvičenia, a že trénovaní športovci môžu byť viac pripravení na používanie ketónov (Johnson a kol., 1969a; Johnson a Walton, 1972; Winder a kol., 1974; Winder a kol., 1975). Nakoniec je potrebné určiť mechanizmy, ktoré môžu podporiť zlepšený výkon pri cvičení po rovnakom kalorickom príjme (rozdielne rozloženom medzi makroživiny) a rovnakej miere spotreby kyslíka.
Budúca perspektíva
Nedávne pozorovania, ktoré boli do značnej miery stigmatizované ako dráha pretečenia schopná akumulovať toxické emisie zo spaľovania tukov v stavoch s obmedzením uhľohydrátov ("ketotoxická" paradigma), podporujú názor, že metabolizmus ketolátok plní prospešnú úlohu aj v stavoch s vysokým obsahom uhľohydrátov, čím sa otvára "ketohormetikum". � hypotéza. Zatiaľ čo ľahké nutričné a farmakologické prístupy na manipuláciu metabolizmu ketónov z neho robia atraktívny terapeutický cieľ, agresívne, ale obozretné experimenty zostávajú v laboratóriách základného aj translačného výskumu. Neuspokojené potreby sa objavili v doménach definovania úlohy využitia metabolizmu ketónov pri zlyhaní srdca, obezite, NAFLD/NASH, cukrovke 2. typu a rakovine. Rozsah a vplyv „nekanonických“ signalizačných úloh ketónových teliesok, vrátane regulácie PTM, ktoré sa pravdepodobne spätne a dopredu dostávajú do metabolických a signálnych dráh, si vyžaduje hlbší prieskum. Nakoniec, extrahepatická ketogenéza by mohla otvoriť zaujímavé parakrinné a autokrinné signalizačné mechanizmy a príležitosti na ovplyvnenie spoločného metabolizmu v nervovom systéme a nádoroch na dosiahnutie terapeutických cieľov.
Poďakovanie
Ncbi.nlm.nih.gov/pmc/articles/PMC5313038/
poznámky pod čiarou
Záverom možno povedať, že ketolátky sú vytvárané pečeňou, aby boli použité ako zdroj energie, keď v ľudskom tele nie je dostatok glukózy. Ketogenéza nastáva, keď sú v krvi nízke hladiny glukózy, najmä po vyčerpaní iných bunkových zásob sacharidov. Účelom vyššie uvedeného článku bolo diskutovať o viacrozmerných úlohách ketónových teliesok v metabolizme paliva, signalizácii a terapeutikách. Rozsah našich informácií je obmedzený na chiropraktické a zdravotné problémy chrbtice. Ak chcete prediskutovať túto tému, neváhajte sa opýtať Dr. Jimeneza alebo nás kontaktujte na adrese�915-850-0900 .
Kurátorom je Dr. Alex Jimenez
Odkaz z:�Ncbi.nlm.nih.gov/pmc/articles/PMC5313038/

Ďalšia téma diskusie:�Akútna bolesť chrbta
Bolesti chrbta�je jednou z najčastejších príčin invalidity a vymeškaných dní v práci na celom svete. Bolesti chrbta sú druhým najčastejším dôvodom návštevy lekára, prevyšujú ho iba infekcie horných dýchacích ciest. Približne 80 percent populácie aspoň raz za život zažije bolesť chrbta. Chrbtica je komplexná štruktúra pozostávajúca z kostí, kĺbov, väzov a svalov, okrem iných mäkkých tkanív. Zranenia a/alebo zhoršené stavy, ako naprherné disky, môže nakoniec viesť k príznakom bolesti chrbta. Športové zranenia alebo zranenia pri automobilových nehodách sú často najčastejšou príčinou bolesti chrbta, niekedy však môžu mať aj tie najjednoduchšie pohyby bolestivé následky. Našťastie alternatívne možnosti liečby, ako je chiropraktická starostlivosť, môžu pomôcť zmierniť bolesť chrbta pomocou úprav chrbtice a manuálnych manipulácií, čo v konečnom dôsledku zlepšuje úľavu od bolesti. �

EXTRA EXTRA | DÔLEŽITÁ TÉMA: Odporúčaný El Paso, TX Chiropraktik
***
Informácie tu uvedené o „Multidimenzionálne úlohy ketónových teliesok" nie je určený na nahradenie vzťahu jeden na jedného s kvalifikovaným zdravotníckym pracovníkom alebo licencovaným lekárom a nie je to lekárska rada. Odporúčame vám, aby ste rozhodnutia v oblasti zdravotnej starostlivosti robili na základe vášho výskumu a partnerstva s kvalifikovaným zdravotníckym pracovníkom.
Informácie o blogu a diskusie o rozsahu
Náš informačný rozsah sa obmedzuje na chiropraktické, muskuloskeletálne, fyzické lieky, wellness, prispievajúce etiologické viscerozomatické poruchy v rámci klinických prezentácií, súvisiacej somatoviscerálnej reflexnej klinickej dynamiky, subluxačných komplexov, citlivých zdravotných problémov a/alebo článkov, tém a diskusií o funkčnej medicíne.
Poskytujeme a prezentujeme klinická spolupráca so špecialistami z rôznych odborov. Každý špecialista sa riadi svojím odborným rozsahom praxe a jurisdikciou udeľovania licencií. Funkčné zdravotné a wellness protokoly používame na liečbu a podporu starostlivosti o zranenia alebo poruchy pohybového aparátu.
Naše videá, príspevky, témy, predmety a postrehy pokrývajú klinické záležitosti, problémy a témy, ktoré sa týkajú a priamo či nepriamo podporujú náš klinický rozsah praxe.*
Naša kancelária sa primerane pokúsila poskytnúť podporné citácie a identifikovala relevantnú výskumnú štúdiu alebo štúdie podporujúce naše príspevky. Na požiadanie poskytujeme kópie podporných výskumných štúdií, ktoré majú regulačné rady a verejnosť k dispozícii.
Rozumieme, že pokrývame záležitosti, ktoré si vyžadujú ďalšie vysvetlenie, ako môže pomôcť v konkrétnom pláne starostlivosti alebo v protokole liečby; na ďalšiu diskusiu o vyššie uvedenej téme sa preto môžete pokojne opýtať Dr. Alex Jimenez, DC, Alebo kontaktujte nás na adrese 915-850-0900.
Sme tu, aby sme vám a vašej rodine pomohli.
Požehnanie
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licencovaný ako doktor chiropraxe (DC) v Texas & Nové Mexiko*
Číslo licencie Texas DC TX5807, New Mexico DC Licencia č. NM-DC2182
Licencovaná ako registrovaná zdravotná sestra (RN*) in Florida
Floridská licencia RN licencia # RN9617241 (Kontrola č. 3558029)
Kompaktný stav: Viacštátna licencia: Oprávnený vykonávať prax v Štáty 40*
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Moja digitálna vizitka